لنفوم هوچکین، لنفوم غیر هوچکین و لوسمی لنفوسیتی مزمن (CLL) همه انواع سرطان خون با طیف وسیعی از گزینه های درمانی مختلف هستند. هدف از درمانهای لنفوم میتواند درمان یا مدیریت بیماری شما باشد و در عین حال بهترین کیفیت زندگی را نیز به شما بدهد. این می تواند شامل انواع مختلف درمان از جمله شیمی درمانی، پرتو درمانی، آنتی بادی های مونوکلونال، ایمونوتراپی، درمان های هدفمند، پیوند سلول های بنیادی، درمان با سلول های T CAR و موارد دیگر باشد.
در این صفحه مروری بر انواع مختلف درمان و موارد عملی که در طول درمان باید در نظر گرفته شود، ارائه خواهیم کرد. با این حال، برای اطلاعات دقیق تر در مورد درمان های CLL و لنفوم برای نوع فرعی فردی خود، لطفاً به صفحه وب ما در انواع لنفوم.
اهداف درمان
هدف از درمان لنفوم شما به شرایط فردی شما بستگی دارد. این موارد می تواند شامل موارد زیر باشد:
- زیرگروه شما از لنفوم (یا CLL)
- چه بیماری شما بی حال (با رشد آهسته) باشد یا تهاجمی (سریع در حال رشد)
- مرحله و درجه لنفوم شما
- سلامت کلی و توانایی شما برای تحمل درمان ها.
بسته به عوامل فردی شما، هدف ممکن است درمان شما از لنفوم باشد، به شما کمک کند تا به سمت بهبودی کامل یا بهبودی نسبی بروید.

علاج
بهبودی کامل
بهبودی نسبی
آیات عمومی بیمارستان خصوصی و متخصصین
هنگامی که با تشخیص لنفوم یا CLL مواجه هستید، مهم است که گزینه های مراقبت بهداشتی خود را درک کنید. اگر بیمه درمانی خصوصی دارید، ممکن است لازم باشد در نظر داشته باشید که آیا می خواهید به یک متخصص در سیستم خصوصی مراجعه کنید یا سیستم دولتی. وقتی پزشک عمومی شما از طریق ارجاع ارسال می کند، این موضوع را با آنها در میان بگذارید. اگر بیمه درمانی خصوصی ندارید، حتماً پزشک عمومی خود را نیز از این موضوع مطلع کنید، زیرا برخی ممکن است به طور خودکار شما را به سیستم خصوصی بفرستند اگر ندانند که شما سیستم عمومی را ترجیح می دهید. این می تواند منجر به دریافت هزینه برای مراجعه به متخصص شود.
در صورت تغییر نظر، همیشه میتوانید نظر خود را تغییر دهید و به خصوصی یا عمومی برگردید.
برای آشنایی با مزایا و معایب درمان در سیستم های دولتی و خصوصی، روی عناوین زیر کلیک کنید.
مزایای سیستم عمومی
- سیستم عمومی هزینه درمان و تحقیقات لنفوم فهرست شده در PBS را پوشش می دهد
لنفوم مانند اسکن PET و بیوپسی. - سیستم عمومی هزینه برخی از داروهایی را که تحت PBS فهرست نشده اند نیز پوشش می دهد
مانند داکاربازین که یک داروی شیمی درمانی است که معمولا در
درمان لنفوم هوچکین - تنها هزینه های خارج از جیب برای درمان در سیستم عمومی معمولا برای بیماران سرپایی است
اسکریپت داروهایی که به صورت خوراکی در خانه مصرف می کنید. این معمولاً بسیار کم است و همینطور است
حتی اگر کارت مراقبت های بهداشتی یا بازنشستگی دارید، یارانه بیشتری نیز دریافت کنید. - بسیاری از بیمارستان های دولتی دارای تیمی متشکل از متخصصان، پرستاران و کارکنان بهداشتی وابسته به نام هستند
تیم MDT از مراقبت شما مراقبت می کند. - بسیاری از بیمارستانهای بزرگ عالی میتوانند گزینههای درمانی را ارائه دهند که در دسترس نیستند
سیستم خصوصی به عنوان مثال انواع خاصی از پیوندها، درمان با سلول T CAR.
نقاط ضعف سیستم عمومی
- ممکن است همیشه وقتی قرار ملاقات دارید به متخصص خود مراجعه نکنید. اکثر بیمارستان های دولتی مراکز آموزشی یا عالی هستند. این بدان معنی است که شما ممکن است یک ثبت نام کننده یا کارآموزان پیشرفته ثبت نام را ببینید که در کلینیک هستند، که سپس به متخصص شما گزارش می دهند.
- قوانین سختگیرانه ای در مورد دسترسی به داروهایی که در PBS در دسترس نیستند وجود دارد. این به سیستم مراقبت های بهداشتی ایالتی شما بستگی دارد و ممکن است بین ایالت ها متفاوت باشد. در نتیجه ممکن است برخی از داروها در دسترس شما نباشند. شما هنوز هم می توانید درمان های استاندارد و تایید شده برای بیماری خود را دریافت کنید.
- ممکن است دسترسی مستقیم به هماتولوژیست خود نداشته باشید، اما ممکن است لازم باشد با یک پرستار متخصص یا مسئول پذیرش تماس بگیرید.
مزایای سیستم خصوصی
- شما همیشه همان متخصص خون را خواهید دید که هیچ پزشک کارآموزی در اتاق های خصوصی وجود ندارد.
- هیچ قانونی در مورد دسترسی به داروها با پرداخت مشترک یا بدون برچسب وجود ندارد. این می تواند به ویژه در صورت ابتلا به بیماری عود کننده متعدد یا زیرگروه لنفوم که گزینه های درمانی زیادی ندارد، مفید باشد. با این حال، با هزینه های قابل توجهی که باید بپردازید، می توانید بسیار گران شوید.
- برخی از آزمایشات یا تست های کاری را می توان خیلی سریع در بیمارستان های خصوصی انجام داد.
نکات منفی بیمارستان های خصوصی
- بسیاری از بودجه های مراقبت های بهداشتی هزینه تمام آزمایش ها و/یا درمان را پوشش نمی دهند. این بر اساس صندوق سلامت فردی شما است و همیشه بهتر است بررسی شود. شما همچنین هزینه پذیرش سالانه را متحمل خواهید شد.
- همه متخصصان صورتحساب فلهای دریافت نمیکنند و میتوانند بالاتر از سقف شارژ کنند. این بدان معناست که ممکن است هزینه های زیادی برای مراجعه به پزشک وجود داشته باشد.
- اگر در طول درمان خود نیاز به پذیرش داشته باشید، نسبت پرستاری در بیمارستانها در بخش خصوصی بسیار بالاتر است. این به این معنی است که یک پرستار در یک بیمارستان خصوصی عموماً تعداد بیماران بیشتری را نسبت به یک بیمارستان دولتی برای مراقبت دارد.
- هماتولوژیست شما همیشه در محل بیمارستان نیست، آنها تمایل دارند برای دوره های کوتاه مدت یک بار در روز مراجعه کنند. این می تواند به این معنی باشد که اگر حال شما خوب نیست یا نیاز فوری به پزشک دارید، متخصص معمول شما نیست.
درمان لنفوم با لنفوم ضعیف و تهاجمی و CLL
لنفوم های تهاجمی سلول B معمولاً به خوبی به درمان پاسخ می دهند زیرا به سرعت رشد می کنند و درمان های سنتی شیمی درمانی سلول های با رشد سریع را هدف قرار می دهند. به این ترتیب، بسیاری از لنفوم های تهاجمی اغلب با هدف درمان می شوند درمان یا القای بهبودی کامل. با این حال، لنفومهای تهاجمی سلول T اغلب به درمان تهاجمیتری نیاز دارند و ممکن است بهبودی حاصل شود، اما اغلب عود میکنند و به درمان بیشتری نیاز دارند.
با این حال، اکثر لنفومهای بیحال، قابل درمان نیستند، بنابراین هدف از درمان، القای لنفوم است بهبودی کامل یا جزئی بسیاری از افراد مبتلا به لنفوم های ناتوان و CLL در اولین تشخیص نیازی به درمان نخواهند داشت. اگر لنفوم بیحال دارید، میتوانید مراقب باشید و منتظر بمانید تا شروع شود، و تنها در صورتی درمان فعال را شروع کنید که لنفوم / CLL شما شروع به پیشرفت (رشد) کند یا علائم داشته باشید. پیشرفت را میتوان از طریق آزمایشها و اسکنهای منظم خون تشخیص داد، و ممکن است بدون توجه به علائمی اتفاق بیفتد.
اطلاعات بیشتر در مورد تماشا و انتظار در ادامه این صفحه موجود است.
با پزشک متخصص خود صحبت کنید
برای شما مهم است که بدانید چرا در حال درمان هستید و چه انتظاری دارید. اگر مطمئن نیستید، از پزشک خود بپرسید که آیا لنفوم بیحال یا تهاجمی دارید، و هدف (یا هدف) درمان شما چیست.
قبل از شروع درمان منتظر بمانید
قبل از شروع درمان باید آزمایشات زیادی انجام دهید تا مشخص شود که چه نوع زیرگروهی از لنفوم یا CLL دارید، چه مرحله و درجه ای است و به طور کلی چقدر خوب هستید. در برخی موارد، پزشک ممکن است انجام آزمایشات ژنتیکی بر روی آزمایش خون را نیز توصیه کند. مغز استخوان و بیوپسی های دیگر این آزمایشها بررسی میکنند که آیا شما جهشهای ژنتیکی دارید که ممکن است بر درمان مؤثرتر شما تأثیر بگذارد.
گاهی اوقات ممکن است هفته ها طول بکشد تا تمام نتایج خود را به دست آورید و این زمان می تواند زمان استرس و نگرانی باشد. بسیار مهم است که در مورد احساس خود با کسی که به او اعتماد دارید صحبت کنید. ممکن است یکی از اعضای خانواده یا دوستی داشته باشید که بتوانید با او صحبت کنید، اما همچنین می توانید با پزشک محلی خود صحبت کنید یا از طریق خط تلفن پرستار با ما تماس بگیرید. بر روی " کلیک کنیدتماس با مادکمه ” در پایین این صفحه برای دریافت جزئیات ما.
سایت های رسانه های اجتماعی ما همچنین راهی عالی برای ارتباط شما با سایر افراد مبتلا به لنفوم یا CLL هستند.
خدمه خود را جمع کنید - به یک شبکه پشتیبانی نیاز دارید
در حین انجام درمان به حمایت بیشتری نیاز خواهید داشت. نوع حمایت مورد نیاز از فردی به فرد دیگر متفاوت است اما ممکن است شامل موارد زیر باشد:
- حمایت عاطفی یا روانی
- کمک به تهیه غذا یا کارهای خانه
- کمک به خرید
- آسانسور به قرار ملاقات
- مراقبت از کودکان
- مالی
- یک شنونده خوب
پشتیبانی حرفه ای وجود دارد که می توانید به آن دسترسی داشته باشید. با تیم درمان خود در مورد نیازهای خود صحبت کنید و از آنها بپرسید که چه پشتیبانی در منطقه شما وجود دارد. اکثر بیمارستان ها به یک مددکار اجتماعی، کاردرمانگر یا خدمات مشاوره دسترسی دارند که می تواند یک پشتیبانی عالی باشد.
همچنین می توانید با ما در لنفوم استرالیا تماس بگیرید. ما میتوانیم اطلاعاتی در مورد پشتیبانیهای مختلف موجود، و همچنین اطلاعات بهروز در مورد نوع فرعی لنفوم/CLL و گزینههای درمانی ارائه کنیم.
اگر شما والدینی هستید که دارای کودکان یا نوجوانانی هستند و شما یا آنها سرطان دارید، CANTEEN همچنین برای شما و فرزندانتان حمایت می کند.
اما، ما همچنین به شما توصیه می کنیم با خانواده و دوستان خود تماس بگیرید تا به آنها اطلاع دهید که نیازهای شما چیست و ممکن است در آینده به کمک نیاز داشته باشید. اغلب مردم می خواهند کمک کنند، اما نمی دانند به چه چیزی نیاز دارید، بنابراین صادق بودن از همان ابتدا به همه کمک می کند.
یک برنامه عالی وجود دارد که می توانید در تلفن خود دانلود کنید یا به اینترنت دسترسی داشته باشید به نام "Cather my crew" که حتی به هماهنگ کردن پشتیبانی اضافی کمک می کند. ما پیوندهایی را به وبسایتهای CANTEEN و Gather my crew در پایین این صفحه در بخش «منابع دیگر برای شما» پیوست کردهایم.
اطلاعات بیشتر در مورد نکات عملی هنگام زندگی با لنفوم و درمان را می توانید در صفحات وب زیر ما پیدا کنید.
حفظ باروری
درمان لنفوم می تواند باروری شما (توانایی بچه دار شدن) را کاهش دهد. برخی از این درمانها میتواند شامل شیمیدرمانی، برخی آنتیبادیهای مونوکلونال به نام «مهارکنندههای ایمن بازرسی» و رادیوتراپی لگن باشد.
مشکلات باروری ناشی از این درمان ها عبارتند از:
- یائسگی زودرس (تغییر زندگی)
- نارسایی تخمدان (کاملاً یائسگی نیست، اما در کیفیت یا تعداد تخمک های شما تغییر می کند)
- کاهش تعداد اسپرم یا کیفیت اسپرم.
پزشک شما باید در مورد اینکه درمان شما احتمالاً چه تأثیری بر باروری شما خواهد گذاشت و چه گزینه هایی برای کمک به محافظت از آن وجود دارد با شما صحبت کند. حفظ باروری ممکن است با برخی داروها یا از طریق انجماد تخمک (تخمک)، اسپرم، بافت تخمدان یا بیضه امکان پذیر باشد.
اگر پزشک شما این مکالمه را با شما نداشته است و قصد دارید در آینده صاحب فرزند شوید (یا اگر فرزند خردسال شما درمان را شروع کرده است) از آنها بپرسید که چه گزینه هایی در دسترس هستند. این گفتگو باید قبل از شروع درمان شما یا فرزندتان انجام شود.
اگر کمتر از 30 سال سن دارید، ممکن است بتوانید از بنیاد Sony که خدمات رایگان حفظ باروری را در سراسر استرالیا ارائه می دهد، پشتیبانی دریافت کنید. با آنها می توان با شماره 02 9383 6230 یا در وب سایت آنها تماس گرفت https://www.sonyfoundation.org/youcanfertility.
برای اطلاعات بیشتر در مورد حفظ باروری، ویدیوی زیر را با متخصص باروری، A/Prof Kate Stern تماشا کنید.
آیا نیاز به مراجعه به دندانپزشک دارید؟
به دلیل افزایش خطر عفونت و خونریزی، احتمالاً نمیتوانید در طول درمان کار دندانپزشکی انجام دهید. اگر اغلب با دندان های خود مشکل دارید یا فکر می کنید ممکن است نیاز به پرکردن یا کارهای دیگر داشته باشید، با هماتولوژیست یا انکولوژیست خود در مورد بهترین زمان برای انجام این کار صحبت کنید. اگر زمان وجود داشته باشد، ممکن است به شما پیشنهاد کنند که این کار را قبل از شروع درمان انجام دهید.
اگر پیوند سلول های بنیادی آلوژنیک انجام می دهید، به شما توصیه می شود قبل از شیمی درمانی با دوز بالا و پیوند سلول های بنیادی، دندان های خود را چک کنید.
درمان شما چگونه تصمیم گیری می شود؟
پزشک قبل از تصمیم گیری در مورد بهترین گزینه های درمانی برای شما، تمام نتایج آزمایش و اسکن شما را بررسی می کند. علاوه بر نتایج، پزشک هنگام تصمیم گیری در مورد درمان شما موارد زیر را نیز در نظر می گیرد:
- سلامت عمومی شما
- هر گونه شرایط سلامتی قبلی یا فعلی که به لنفوم یا CLL شما مربوط نیست
- چه نوع زیر لنفوم دارید
- لنفوم با چه سرعتی در حال رشد است - مرحله و درجه لنفوم یا CLL شما
- هر علائمی که تجربه می کنید
- سن شما و
- هر ترجیح شخصی از جمله اعتقادات معنوی و فرهنگی که دارید. اگر این موارد هنوز مورد بحث قرار نگرفته اند، به پزشک خود در مورد ترجیحات خود اطلاع دهید.
برخی از پزشکان ممکن است اطلاعات شما را به یک تیم چند رشته ای (MDT) ارائه دهند. MDT ها از متخصصان مختلف سلامت از جمله پزشکان، پرستاران، فیزیوتراپیست ها، کاردرمانگران، داروسازان، روانشناسان و دیگران تشکیل شده اند. با ارائه پرونده خود در جلسه MDT، پزشک شما می تواند اطمینان حاصل کند که تمام جنبه های نیازهای سلامتی شما برآورده شده است.
برنامه درمانی شما اغلب "پروتکل درمانی" یا "رژیم درمانی" نامیده می شود. بیشتر پروتکل های درمانی برای لنفوم یا CLL به صورت چرخه ای برنامه ریزی شده اند. این بدان معناست که شما یک دور درمان، سپس یک استراحت و سپس درمان بیشتری خواهید داشت. تعداد چرخه هایی که در پروتکل درمانی خود دارید به نوع فرعی، سلامت کلی، نحوه پاسخ بدن شما به درمان و هدف درمان شما بستگی دارد.
برنامه درمانی شما ممکن است شامل داروهایی مانند شیمی درمانی، آنتی بادی های مونوکلونال یا درمان هدفمند باشد، اما ممکن است شامل جراحی یا رادیوتراپی نیز باشد. همچنین ممکن است برخی از درمان های حمایتی برای کمک به ایمن نگه داشتن شما و مدیریت هر گونه عوارض جانبی که از درمان دریافت می کنید دریافت کنید.
شما هر نوع درمانی را نخواهید داشت - با پزشک خود در مورد برنامه درمانی خود صحبت کنید.
نمای کلی هر درمان در ادامه این صفحه توضیح داده شده است. فقط روی عنوان درمانی که می خواهید بیشتر در مورد آن بدانید کلیک کنید.
این کاملاً حق شماست که در هر زمان در طول مسیر لنفوم خود نظر دوم را دریافت کنید. در مورد توهین به پزشک اصلی خود نگران نباشید، گرفتن نظر دوم یک چیز رایج است و به شما امکان می دهد از گزینه های مختلفی که ممکن است در دسترس باشد مطلع شوید، یا ممکن است تایید کند که قبلا بهترین ها به شما پیشنهاد شده است.
اگر نظر دومی میخواهید، میتوانید از هماتولوژیست یا انکولوژیست خود بخواهید که شما را به شخص دیگری معرفی کند. اکثر پزشکان متخصص که به طرح درمانی که به شما پیشنهاد داده اند اطمینان دارند، مشکلی در تنظیم آن نخواهند داشت.
با این حال، اگر احساس نمی کنید می توانید با هماتولوژیست یا انکولوژیست خود صحبت کنید، یا اگر آنها از ارسال ارجاع برای شما امتناع کردند، با پزشک عمومی خود صحبت کنید. پزشک عمومی شما میتواند به متخصص دیگری ارجاع دهد و باید به سوابق شما برای ارسال به پزشک جدید دسترسی داشته باشد.
جستجوی نظر دوم همیشه به معنای تغییر پزشک نیست. ممکن است به پزشک دیگری مراجعه کنید که تأیید کند اطلاعات درست را دریافت میکنید و در مسیر درست با پزشک فعلی خود هستید. اما اگر تصمیم گرفتید با دکتر جدید بمانید، حق شما نیز هست.
قبل از شروع درمان برای لنفوم یا CLL، پزشک یا پرستار متخصص با شما مینشیند و هر آنچه را که باید بدانید به شما میگوید. در این مدت اطلاعات زیادی برای به دست آوردن وجود دارد، بنابراین بهتر است یک قلم و کاغذ همراه داشته باشید تا نکات مهم را یادداشت کنید. آنها همچنین اغلب اطلاعات کتبی مانند برگه های اطلاعاتی یا بروشورهایی را که می توانید به خانه ببرید به شما می دهند.
همچنین می توانید برخی از منابع عالی را در صفحه وب پشتیبانی ما دانلود کنید. اینجا را کلیک کنید تا ببینید چه چیزی در دسترس داریم.
اگر ترجیح می دهید به روشی متفاوت یاد بگیرید، یا ترجیح می دهید به زبان انگلیسی صحبت یا مطالعه نکنید، به پزشک یا پرستار خود بگویید بهترین روشی که می توانید یاد بگیرید. برخی از امکانات ممکن است بتوانند ویدیوهای کوتاهی را برای تماشا یا تصاویری در اختیار شما قرار دهند که درک اطلاعات را آسانتر میکنند. اگر ترجیح میدهید، میتوانید از پزشک یا پرستار خود بپرسید که آیا خوب است مکالمه را روی تلفن خود ضبط کنید تا بعداً به آن گوش دهید.
اگر انگلیسی زبان اول شما نیست و ترجیح می دهید اطلاعات را به زبانی که بیشتر با آن آشنا هستید دریافت کنید، از آنها بخواهید مترجمی را برای کمک به ترجمه اطلاعات برای شما ترتیب دهند. این ایده خوبی است که در صورت امکان زودتر این کار را ترتیب دهید. اگر وقت دارید، می توانید قبل از قرار ملاقات با کلینیک یا بیمارستان خود تماس بگیرید. از آنها بخواهید یک مترجم برای قرار ملاقات و اولین جلسه درمانی شما رزرو کنند.
پس از اینکه تمام اطلاعات به شما داده شد و پاسخ سوالات خود را دریافت کردید، باید تصمیم بگیرید که آیا درمان خواهید داشت یا خیر. این انتخاب شماست
پزشک و سایر اعضای تیم مراقبت های بهداشتی شما می توانند اطلاعاتی را در مورد آنچه که فکر می کنند بهترین گزینه برای شما است ارائه دهند، اما انتخاب شروع یا ادامه درمان همیشه با شماست.
اگر تصمیم به درمان دارید، باید یک فرم رضایت نامه را امضا کنید، که راهی رسمی برای اجازه دادن به تیم مراقبت های بهداشتی برای ارائه درمان به شما است. شما باید با هر نوع درمان جداگانه موافقت کنید، مانند شیمی درمانی، جراحی، انتقال خون یا پرتودرمانی.
همچنین میتوانید رضایت خود را پس بگیرید و در هر زمانی که دیگر فکر نمیکنید درمان برای شما بهترین انتخاب است، ادامه ندهد. با این حال، شما باید با تیم مراقبت های بهداشتی خود در مورد خطرات قطع درمان صحبت کنید، و در صورت توقف درمان فعال، چه حمایتی برای شما در دسترس است.
برای رضایت به درمان، باید اعلام کنید که خطرات و مزایای درمان پیشنهادی را درک کرده و می پذیرید. شما نمی توانید تحت درمان قرار بگیرید مگر اینکه شما، والدینتان (اگر کمتر از 18 سال دارید) یا یک مراقب رسمی فرم رضایت را امضا کنید.
اگر انگلیسی زبان اول شما نیست و ترجیح می دهید قبل از امضای رضایت نامه، یک مترجم حضور داشته باشد تا خطرات و مزایای درمان را برای شما توضیح دهد، مطمئن شوید که به تیم مراقبت های بهداشتی اطلاع دهید که به مترجم نیاز دارید. در صورت امکان، ایده خوبی است که از شخصی قبل از قرار ملاقات خود با بیمارستان یا کلینیک تماس بگیرید تا به آنها اطلاع دهید تا مترجم را سازماندهی کنید.
انواع درمان
انواع مختلفی از لنفوم و CLL وجود دارد، بنابراین تعجب نکنید اگر درمان شما با فرد دیگری که لنفوم دارد متفاوت است. حتی اگر شما زیرگروه مشابهی از لنفوم داشته باشید، جهشهای ژنتیکی میتوانند بین افراد متفاوت باشند و بر روی بهترین روش درمانی تأثیر بگذارند.
در زیر مروری بر هر نوع درمان ارائه کرده ایم. برای مطالعه در مورد انواع مختلف درمان، روی عناوین زیر کلیک کنید.
اگر لنفوم یا CLL با رشد آهسته (کم رشد) دارید، ممکن است نیازی به درمان نداشته باشید. درعوض، پزشک شما ممکن است رویکرد ساعت و انتظار را انتخاب کند.
هر چند اصطلاح تماشا و صبر می تواند کمی گمراه کننده باشد. گفتن "نظارت فعال" دقیق تر است، زیرا پزشک در این مدت شما را به طور فعال تحت نظر خواهد داشت. شما به طور منظم به پزشک مراجعه خواهید کرد و آزمایش خون و سایر اسکن ها را انجام می دهید تا مطمئن شوید که سالم می مانید و بیماری شما بدتر نمی شود. با این حال، اگر بیماری شما بدتر شد، ممکن است درمان را شروع کنید.
چه زمانی Watch & Wait بهترین گزینه است؟
اگر علائم زیادی ندارید یا عوامل خطری که نیاز به درمان فوری دارند، نمیتوانید تماشا کنید و منتظر بمانید.
دانستن اینکه به نوعی سرطان مبتلا هستید، اما کاری برای خلاص شدن از شر آن انجام نمی دهید، می تواند دشوار باشد. حتی برخی از بیماران این زمان را "مراقب و نگران" می نامند، زیرا انجام ندادن کاری برای مبارزه با آن می تواند ناراحت کننده باشد. اما، تماشا کردن و صبر کردن یک راه عالی برای شروع است. این بدان معنی است که لنفوم خیلی آهسته رشد می کند و نمی تواند آسیبی به شما وارد کند، و سیستم ایمنی بدن شما در حال مبارزه است و لنفوم شما را تحت کنترل نگه می دارد. بنابراین در واقع، شما در حال حاضر کارهای زیادی برای مبارزه با سرطان انجام می دهید، و کار بسیار خوبی در آن انجام می دهید. اگر سیستم ایمنی شما آن را تحت کنترل نگه می دارد، در این مرحله نیازی به کمک اضافی نخواهید داشت.
چرا نیازی به درمان نیست؟
داروی اضافی که می تواند شما را کاملا بیمار کند یا عوارض جانبی طولانی مدت ایجاد کند، در این مرحله کمکی نخواهد کرد. تحقیقات نشان می دهد که در صورت داشتن لنفوم یا CLL با رشد آهسته و بدون علائم دردسر، شروع زودهنگام درمان فایده ای ندارد. این نوع سرطان به گزینه های درمانی فعلی به خوبی پاسخ نمی دهد. سلامت شما بهبود نمی یابد و با شروع زودتر درمان، عمر بیشتری نخواهید داشت. اگر لنفوم یا CLL شما شروع به رشد بیشتر کند یا علائم بیماری خود را دریافت کنید، ممکن است درمان را شروع کنید.
اگرچه ممکن است بسیاری از بیماران نیاز به درمان فعال داشته باشند مانند مواردی که در ادامه این صفحه ذکر شده است. پس از انجام درمان، میتوانید دوباره به تماشا و صبر ادامه دهید. با این حال، برخی از بیماران مبتلا به لنفوم ناتوان هرگز نیازی به درمان ندارند.
چه زمانی Watch & Wait بهترین گزینه نیست؟
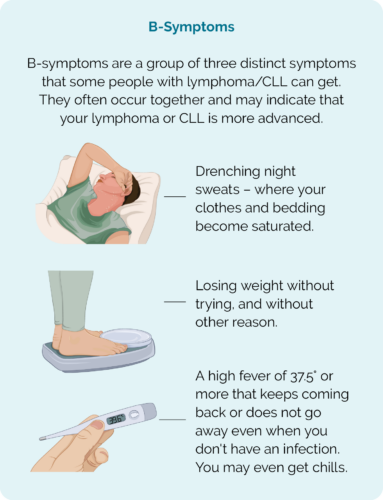
فقط در صورتی مناسب است که لنفوم یا CLL با رشد آهسته داشته باشید و علائم دردسرساز ندارید. اگر علائم زیر را تجربه کردید، ممکن است پزشک شما درمان فعال را به شما پیشنهاد دهد:
- علائم B - شامل تعریق شبانه، تب مداوم و کاهش وزن ناخواسته
- مشکل در شمارش خون شما
- آسیب اندام یا مغز استخوان به دلیل لنفوم
چگونه دکتر من را تا زمانی که در «Watch & Wait» هستم ایمن نگه میدارد؟
پزشک شما می خواهد به طور منظم شما را ببیند تا به طور فعال پیشرفت شما را کنترل کند. شما احتمالاً هر 3 تا 6 ماه یکبار آنها را خواهید دید، اما آنها به شما اطلاع خواهند داد که آیا نیاز به بیشتر یا کمتر از این است.
آنها از شما می خواهند که آزمایش ها و اسکن هایی را انجام دهید تا مطمئن شوند که لنفوم یا CLL در حال رشد نیست. برخی از این آزمایشات ممکن است شامل موارد زیر باشد:
- آزمایش خون برای بررسی سلامت عمومی شما
- یک معاینه فیزیکی برای بررسی اینکه آیا غدد لنفاوی متورم یا علائم پیشرفت دارید یا خیر
- علائم حیاتی از جمله فشار خون، درجه حرارت و ضربان قلب شما
- سابقه سلامت - پزشک شما در مورد احساس شما و اینکه آیا علائم جدید یا بدتر شده ای دارید می پرسد
- سی تی اسکن یا پت اسکن برای نشان دادن آنچه در داخل بدن شما اتفاق می افتد.
اگر در بین قرار ملاقات های خود هر گونه نگرانی دارید، لطفاً با تیم درمانی خود در بیمارستان یا کلینیک تماس بگیرید تا در مورد آنها صحبت کنید. تا قرار بعدی منتظر نمانید زیرا ممکن است برخی نگرانی ها نیاز به مدیریت زودهنگام داشته باشند.
چه زمانی باید با پزشکم تماس بگیرم؟
مهم است که به یاد داشته باشید که تماشای یک روش انتظار یک روش طبیعی برای مدیریت لنفوم بیحال و CLL است. با این حال، اگر رویکرد «مواظب باشید و صبر کنید» را ناراحتکننده میدانید، لطفاً با تیم پزشکی خود در مورد آن صحبت کنید. آنها می توانند توضیح دهند که چرا فکر می کنند این بهترین گزینه برای شماست و هر گونه حمایت اضافی که ممکن است نیاز داشته باشید ارائه دهند.
اگر در بین قرار ملاقات های خود نگرانی دارید، یا علائم جدید یا بدتری را تجربه می کنید، لطفاً با تیم پزشکی خود در بیمارستان تماس بگیرید. تا قرار بعدی منتظر نمانید، زیرا برخی از نگرانی ها یا علائمی که دارید ممکن است نیاز به مدیریت زودهنگام داشته باشند.
اگر علائم B را دریافت کردید، با تیم درمان خود تماس بگیرید، منتظر قرار ملاقات بعدی خود نباشید.
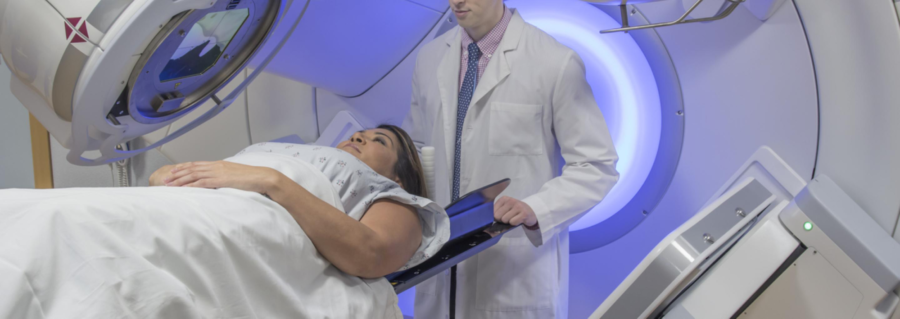
رادیوتراپی می تواند برای درمان لنفوم یا بهبود علائم شما استفاده شود
رادیوتراپی از اشعه ایکس پرانرژی (اشعه) برای از بین بردن سلول های سرطانی استفاده می کند. می توان از آن به عنوان یک درمان به تنهایی یا با سایر درمان ها مانند شیمی درمانی استفاده کرد.
دلایل مختلفی وجود دارد که پزشک ممکن است درمان پرتودرمانی را برای شما پیشنهاد کند. می توان از آن برای درمان و شاید درمان برخی از لنفوم های اولیه یا بهبود علائم استفاده کرد. اگر تومور لنفوم شما بیش از حد بزرگ شود یا به اعصاب یا نخاع شما فشار وارد کند، ممکن است برخی علائم مانند درد یا ضعف رخ دهد. در این حالت، اشعه برای کوچک کردن تومور و کاهش فشار داده می شود. با این حال، استفاده از آن به عنوان یک درمان در نظر گرفته نشده است.
پرتودرمانی چگونه کار می کند؟
اشعه ایکس باعث آسیب به DNA سلول (ماده ژنتیکی سلول) می شود که ترمیم لنفوم را غیرممکن می کند. این باعث مرگ سلول می شود. معمولاً چند روز یا حتی چند هفته پس از شروع پرتو درمانی طول می کشد تا سلول ها بمیرند. اگرچه این تأثیر میتواند چندین ماه ادامه داشته باشد، بنابراین حتی ماهها پس از اتمام درمان، سلولهای سرطانی لنفوم همچنان میتوانند از بین بروند.
متأسفانه، تشعشع نمی تواند تفاوت بین سلول های سرطانی و غیر سرطانی شما را تشخیص دهد. به این ترتیب، می توانید عوارض جانبی داشته باشید که بر روی پوست و اندام های شما در نزدیکی ناحیه ای که تحت پرتودرمانی هستید تأثیر می گذارد. بسیاری از تکنیکهای پرتوتابی این روزها برای هدف قرار دادن دقیقتر سرطان بیش از پیش دقیقتر میشوند، اما از آنجایی که اشعه ایکس باید از پوست و سایر بافتها عبور کند تا به لنفوم برسد، همه این نواحی همچنان میتوانند تحت تأثیر قرار گیرند.
انکولوژیست پرتو درمانی (پزشک متخصصی که با پرتو کار می کند) یا پرستار شما می توانند بسته به محل تومور در مورد عوارض جانبی که ممکن است داشته باشید با شما صحبت کنند. آنها همچنین می توانند در مورد برخی از محصولات پوستی خوب برای مدیریت هرگونه تحریک پوستی به شما توصیه کنند.
انواع رادیوتراپی
انواع مختلفی از رادیوتراپی وجود دارد، و آنچه شما انجام می دهید ممکن است به این بستگی دارد که لنفوم در کجای بدن شما قرار دارد، مکانی که در آن درمان می کنید و چرا در حال انجام پرتو درمانی هستید. برخی از انواع پرتو درمانی در زیر ذکر شده است.
رادیوتراپی تعدیل شده با شدت (IMRT)
IMRT اجازه می دهد تا دوزهای مختلف رادیوتراپی به قسمت های مختلف ناحیه تحت درمان داده شود. می تواند عوارض جانبی از جمله عوارض جانبی دیررس را کاهش دهد. IMRT اغلب برای درمان سرطانی که به اندام ها و ساختارهای حیاتی نزدیک است استفاده می شود.
رادیوتراپی میدان درگیر (IFRT)
IFRT کل ناحیه غدد لنفاوی مانند غدد لنفاوی گردن یا کشاله ران را درمان می کند.
پرتودرمانی گره درگیر (INRT)
INRT فقط غدد لنفاوی آسیب دیده و حاشیه کوچک اطراف را درمان می کند.
تابش کامل بدن (TBI)
TBI از پرتودرمانی با انرژی بالا برای کل بدن شما استفاده می کند. می توان از آن به عنوان بخشی از درمان قبل از پیوند سلول های بنیادی آلوژنیک (اهداکننده) برای تخریب مغز استخوان استفاده کرد. این کار برای ایجاد فضا برای سلول های بنیادی جدید انجام می شود. از آنجا که مغز استخوان شما را از بین می برد، TBI همچنین می تواند بر سیستم ایمنی بدن شما تأثیر بگذارد و شما را بیشتر در معرض خطر عفونت قرار دهد.
رادیوتراپی الکترونی کل پوست
این یک تکنیک تخصصی برای لنفوم پوست (لنفوم های پوستی) است. از الکترون ها برای درمان کل سطح پوست شما استفاده می کند.
درمان پرتو پروتون (PBT)
PBT به جای اشعه ایکس از پروتون استفاده می کند. یک پروتون از ذره ای با بار مثبت و انرژی بالا برای از بین بردن سلول های سرطانی استفاده می کند. پرتو تابشی از PBT می تواند سلول ها را با دقت بیشتری هدف قرار دهد، بنابراین به محافظت از بافت های سالم اطراف تومور کمک می کند.
چی انتظار داره
رادیوتراپی معمولاً در کلینیک های اختصاصی مراقبت از سرطان انجام می شود. شما یک جلسه برنامه ریزی اولیه خواهید داشت که در آن پرتودرمانگر می تواند عکس بگیرد، سی تی اسکن کند و دقیقاً نحوه برنامه ریزی دستگاه پرتو برای هدف قرار دادن لنفوم شما را بررسی کند.
شما همچنین متخصص دیگری به نام دوزیمتریست خواهید داشت که دوز دقیق تابشی که با هر درمان دریافت می کنید را برنامه ریزی می کند.
خالکوبی با تشعشع
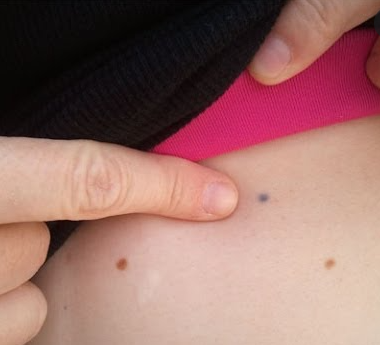 پرتودرمانگرها به شما سوزن های کوچکی می دهند که کک و مک های کوچکی مانند خالکوبی روی پوست شما ایجاد می کند. این کار برای اطمینان از اینکه هر روز شما را به درستی در دستگاه قرار می دهند انجام می شود تا پرتو همیشه به لنفوم شما برسد و نه سایر قسمت های بدن. این خالکوبی های کوچک دائمی هستند و برخی از مردم به آنها به عنوان یادآوری آنچه بر آنها غلبه کرده اند نگاه می کنند. دیگران ممکن است بخواهند به آنها اضافه کنند تا آنها را به چیزی خاص تبدیل کنند.
پرتودرمانگرها به شما سوزن های کوچکی می دهند که کک و مک های کوچکی مانند خالکوبی روی پوست شما ایجاد می کند. این کار برای اطمینان از اینکه هر روز شما را به درستی در دستگاه قرار می دهند انجام می شود تا پرتو همیشه به لنفوم شما برسد و نه سایر قسمت های بدن. این خالکوبی های کوچک دائمی هستند و برخی از مردم به آنها به عنوان یادآوری آنچه بر آنها غلبه کرده اند نگاه می کنند. دیگران ممکن است بخواهند به آنها اضافه کنند تا آنها را به چیزی خاص تبدیل کنند.
با این حال، همه خواهان یادآوری نیستند. برخی از مغازه های خالکوبی، پاک کردن خالکوبی رایگان را برای کسانی که به دلایل پزشکی انجام داده اند، ارائه می دهند. فقط تماس بگیرید یا به سالن خالکوبی محلی خود بروید و بپرسید.
هر کاری که با خالکوبیهای خود انتخاب میکنید – تا زمانی که با پزشک خود در مورد بهترین زمان برای افزودن یا حذف آنها صحبت نکنید، هیچ تغییری ایجاد نکنید.
هر چند وقت یکبار پرتودرمانی کنم؟؟
دوز پرتو به چندین درمان تقسیم می شود. به طور معمول شما هر روز (دوشنبه تا جمعه) به مدت 2 تا 4 هفته به بخش تشعشع خواهید رفت. این کار به این دلیل انجام میشود که به سلولهای سالم شما اجازه میدهد در بین درمانها زمان بازیابی کنند. همچنین اجازه می دهد تا سلول های سرطانی بیشتری از بین بروند.
هر جلسه معمولا 10-20 دقیقه طول می کشد. خود درمان فقط 2 یا 3 دقیقه طول می کشد. بقیه زمان این است که مطمئن شوید در موقعیت مناسب قرار دارید و پرتوهای اشعه ایکس به درستی تراز شده اند. دستگاه پر سر و صدا است، اما در طول درمان چیزی احساس نخواهید کرد.
چه دوزی از تشعشع دریافت خواهم کرد؟
دوز کل پرتودرمانی در واحدی به نام گری (Gy) اندازه گیری می شود. خاکستری به درمان های جداگانه ای به نام "کسری" تقسیم می شود.
خاکستری کل شما و نحوه تشکیل کسری ها به نوع فرعی، محل و اندازه تومور شما بستگی دارد. انکولوژیست پرتودرمانی شما می تواند در مورد دوزی که برای شما تجویز می کند بیشتر با شما صحبت کند.
عوارض جانبی پرتودرمانی
تغییرات در پوست و خستگی شدید که با استراحت بهبود نمییابد (خستگی) از عوارض جانبی رایج برای بسیاری از افرادی است که پرتودرمانی میکنند. سایر عوارض جانبی ممکن است به جایی از بدن شما بستگی داشته باشد که تابش آن را هدف قرار می دهد.
عوارض جانبی پرتودرمانی اغلب شامل واکنشهای پوستی در بخشی از بدن شما است که درمان را انجام میدهد. خستگی همچنین یک عارضه جانبی رایج برای افرادی است که تحت درمان هستند. اما عوارض جانبی دیگری نیز وجود دارد که به محل درمان بستگی دارد - یا اینکه کدام قسمت از بدن شما دارای لنفوم تحت درمان است.
واکنش پوست
واکنش پوست ممکن است مانند یک آفتاب سوختگی بد به نظر برسد و اگرچه میتواند باعث ایجاد تاول و "خط برنزه" دائمی شود، اما در واقع سوختگی نیست. این نوعی درماتیت یا واکنش التهابی پوستی است که فقط در پوست بالای ناحیه تحت درمان اتفاق میافتد.
واکنشهای پوستی گاهی ممکن است تا حدود 2 هفته پس از پایان درمان بدتر شوند، اما باید ظرف یک ماه پس از پایان درمان بهبود یافته باشند.
تیم پرتودرمانی شما میتواند در مورد بهترین راه برای مدیریت این واکنشهای پوستی و اینکه کدام محصولات مانند مرطوبکنندهها یا کرمها برای شما بهترین کار را دارند، با شما صحبت کنند. با این حال، برخی از مواردی که ممکن است کمک کند عبارتند از:
- پوشیدن لباس های گشاد
- استفاده از ملحفه با کیفیت
- پودر لباسشویی ملایم در ماشین لباسشویی شما – برخی برای پوست های حساس طراحی شده اند
- پوست خود را به آرامی با جایگزین های «بدون صابون» یا یک صابون ملایم بشویید
- حمام یا دوش گرفتن کوتاه و ولرم
- اجتناب از محصولات مبتنی بر الکل روی پوست
- از مالیدن پوست خودداری کنید
- پوست خود را خنک نگه دارید
- در بیرون از منزل بپوشانید و در صورت امکان از نور خورشید روی ناحیه تحت درمان خود اجتناب کنید. هنگام بیرون از منزل از کلاه و ضد آفتاب استفاده کنید
- از استخرهای شنا خودداری کنید
خستگی
خستگی احساس خستگی مفرط حتی پس از استراحت است. این می تواند به دلیل استرس اضافه ای که بدن شما در طول درمان تحت آن قرار دارد و تلاش برای ساخت سلول های سالم جدید، درمان های روزانه و استرس ناشی از زندگی با لنفوم و درمان های آن باشد.
خستگی می تواند بلافاصله پس از شروع پرتودرمانی شروع شود و تا چند هفته پس از اتمام آن ادامه یابد.
برخی از مواردی که می تواند به شما در مدیریت خستگی کمک کند می تواند شامل موارد زیر باشد:
- اگر زمان دارید، از قبل برنامه ریزی کنید، یا از عزیزانتان بخواهید که از قبل غذاهایی را آماده کنند که فقط باید گرم کنید. غذاهای پر پروتئین مانند گوشت قرمز، تخم مرغ و سبزیجات سبز برگ می توانند به بدن شما در ساخت سلول های سالم جدید کمک کنند.
- نشان داده است که ورزش سبک سطوح انرژی و خستگی را بهبود می بخشد، بنابراین فعال ماندن ممکن است به کمبود انرژی و به خواب رفتن کمک کند.
- به بدن خود گوش دهید و در صورت نیاز استراحت کنید
- خستگی خود را ردیابی کنید، اگر میدانید که معمولاً در زمان خاصی از روز بدتر است، میتوانید فعالیتهایی را پیرامون آن برنامهریزی کنید
- یک الگوی خواب طبیعی داشته باشید - حتی اگر احساس خستگی می کنید، سعی کنید در زمان های معمول خود به رختخواب بروید و از خواب بیدار شوید. درمانهای مکمل از جمله آرامشدرمانی، یوگا، مدیتیشن و تمرکز حواس ممکن است به شما کمک کند.
- در صورت امکان از استرس دوری کنید.
در برخی موارد، خستگی ممکن است ناشی از عوامل دیگری مانند شمارش خون پایین باشد. در این صورت، ممکن است برای بهبود شمارش خون به شما پیشنهاد تزریق خون داده شود.
اگر با خستگی دست و پنجه نرم می کنید، مهم است که به پزشک خود اطلاع دهید.

سایر عوارض جانبی می تواند شامل موارد زیر باشد:
- ریزش مو - اما فقط در ناحیه تحت درمان
- تهوع
- اسهال یا گرفتگی معده
- التهاب - به اندام های شما در نزدیکی محل تحت درمان
ویدئویی که در پایین این بخش انواع درمان قرار دارد، اطلاعات بیشتری در مورد آنچه که باید با پرتودرمانی از جمله عوارض جانبی انتظار داشت، ارائه میکند.
شیمی درمانی (شیمی درمانی) سالهاست که برای درمان سرطان استفاده می شود. انواع مختلفی از داروهای شیمی درمانی وجود دارد و شما ممکن است بیش از یک نوع شیمی درمانی برای درمان CLL یا لنفوم خود داشته باشید. هر گونه عوارض جانبی که دریافت می کنید بستگی به داروهای شیمی درمانی شما دارد.
شیمی درمانی چگونه کار می کند؟
شیمی درمانی با حمله مستقیم به سلول هایی که به سرعت در حال رشد هستند، عمل می کند. به همین دلیل است که اغلب برای لنفوم های تهاجمی یا با رشد سریع به خوبی کار می کند. با این حال، این عمل در برابر سلولهای با رشد سریع نیز میتواند باعث عوارض جانبی ناخواسته در برخی افراد شود، مانند ریزش مو، زخمها و درد دهان (موکوزیت)، حالت تهوع و اسهال.
از آنجایی که شیمی درمانی می تواند بر هر سلولی که به سرعت در حال رشد است تأثیر بگذارد و نمی تواند تفاوت بین سلول های سالم و سلول های لنفوم سرطانی را تشخیص دهد، به آن «درمان سیستمیک» می گویند، به این معنی که هر سیستمی از بدن شما می تواند تحت تأثیر عوارض جانبی ناشی از شیمی درمانی قرار گیرد.
شیمی درمانی های مختلف در مراحل مختلف رشد به لنفوم حمله می کنند. برخی از شیمیدرمانیها به سلولهای سرطانی در حال استراحت حمله میکنند، برخی به سلولهایی که تازه در حال رشد هستند، و برخی به سلولهای لنفومایی که بسیار بزرگ هستند حمله میکنند. با دادن داروهای شیمی درمانی که در مراحل مختلف روی سلول ها کار می کنند، این امکان وجود دارد که سلول های لنفوم بیشتری را از بین ببرند و نتیجه بهتری بگیرند. با استفاده از شیمیدرمانیهای مختلف، میتوانیم دوزها را نیز کمی کاهش دهیم که این به معنای داشتن عوارض جانبی کمتر از هر دارو است و در عین حال بهترین نتیجه را دریافت میکنیم.
شیمی درمانی چگونه تجویز می شود؟
بسته به نوع فرعی و موقعیت شما، شیمی درمانی می تواند به روش های مختلفی تجویز شود. برخی از راه هایی که شیمی درمانی می تواند انجام دهد عبارتند از:
- به صورت داخل وریدی (IV) - از طریق یک قطره در رگ شما (شایع ترین).
- قرص، کپسول یا مایع خوراکی – از راه خوراکی مصرف شود.
- داخل نخاعی - توسط پزشک با سوزن در پشت و مایعی که نخاع و مغز شما را احاطه کرده است به شما داده می شود.
- زیر جلدی - تزریق (سوزن) به بافت چربی زیر پوست شما. معمولاً در شکم شما (ناحیه شکم) داده می شود اما می تواند در قسمت بالای بازو یا پای شما نیز تزریق شود.
- موضعی – برخی از لنفوم های پوست (پوستی) ممکن است با کرم شیمی درمانی درمان شوند.
چرخه شیمی درمانی چیست؟
شیمی درمانی به صورت "چرخه" انجام می شود، به این معنی که شما شیمی درمانی خود را طی یک یا چند روز انجام می دهید، سپس قبل از انجام شیمی درمانی بیشتر، دو یا سه هفته استراحت خواهید داشت. این کار به این دلیل انجام می شود که سلول های سالم شما قبل از دریافت درمان بیشتر به زمان نیاز دارند تا بهبود یابند.
به یاد داشته باشید که در بالا ذکر کردیم که شیمی درمانی با حمله به سلول های در حال رشد سریع عمل می کند. برخی از سلولهای با رشد سریع شما میتوانند شامل سلولهای خونی سالم شما نیز باشند. هنگامی که شیمی درمانی می کنید، این میزان ممکن است کم شود.
خبر خوب این است که سلول های سالم شما سریعتر از سلول های لنفوم بهبود می یابند. بنابراین پس از هر دور – یا چرخه درمان، زمانی که بدنتان برای ساخت سلول های خوب جدید کار می کند، استراحت خواهید داشت. هنگامی که این سلول ها به سطح ایمن برگشتند، چرخه بعدی را خواهید داشت – این معمولاً دو یا سه هفته بسته به پروتکلی است که دارید، اما اگر بهبودی سلول های شما بیشتر طول بکشد، ممکن است پزشک استراحت طولانی تری را پیشنهاد کند. آنها همچنین ممکن است برخی از درمان های حمایتی را برای کمک به بهبود سلول های خوب شما ارائه دهند. اطلاعات بیشتر در مورد درمان های حمایتی را می توانید در ادامه این صفحه بیابید.
اطلاعات بیشتر در مورد پروتکل های درمانی و عوارض جانبی آنها
بسته به نوع فرعی لنفوم شما ممکن است چهار، شش یا بیشتر سیکل داشته باشید. وقتی همه این چرخه ها کنار هم قرار می گیرند، پروتکل یا رژیم شما نامیده می شود. اگر نام پروتکل شیمی درمانی خود را می دانید، می توانید اطلاعات بیشتر، از جمله عوارض جانبی مورد انتظار روی آن را در اینجا بیابید.
برای اطلاعات بیشتر در مورد شیمی درمانی، روی دکمه پایین قسمت انواع درمان کلیک کنید تا ویدیوی کوتاهی را مشاهده کنید.
آنتی بادی های مونوکلونال (MABs) اولین بار برای درمان لنفوم در اواخر دهه 1990 مورد استفاده قرار گرفتند. با این حال، در سالهای اخیر، آنتیبادیهای مونوکلونال بیشتری تولید شدهاند. آنها می توانند مستقیماً علیه لنفوم شما عمل کنند یا سلول های ایمنی خود را به سلول های لنفوم جذب کنند تا به آن حمله کنند و آن را بکشند. شناسایی MABها آسان است زیرا وقتی از نام عمومی آنها (نه نام تجاری آنها) استفاده می کنید، همیشه با سه حرف "mab" ختم می شوند. نمونه هایی از MAB که معمولا برای درمان لنفوم استفاده می شوند عبارتند از ریتوکسیMAB، اوبینوتوزوMAB، پمبرولیزوmab
برخی از MABها مانند ریتوکسیماب و اوبینوتوزوماب در کنار شیمی درمانی جانبی برای درمان لنفوم شما استفاده می شوند. اما آنها همچنین اغلب به عنوان یک "نگهداری" رفتار. این زمانی است که شما درمان اولیه خود را به پایان رسانده اید و پاسخ خوبی داشته اید. سپس برای حدود دو سال فقط MAB را دارید. این کمک می کند که لنفوم شما برای مدت طولانی تری در حال بهبودی باشد.
آنتی بادی های مونوکلونال چگونه کار می کنند؟
آنتی بادی های مونوکلونال تنها در صورتی علیه لنفوم عمل می کنند که پروتئین های خاص یا نقاط بازرسی ایمنی روی خود داشته باشند. همه سلول های لنفوم این نشانگرها را ندارند و برخی ممکن است فقط یک نشانگر داشته باشند، در حالی که برخی دیگر ممکن است بیشتر داشته باشند. نمونه هایی از این موارد عبارتند از CD20، CD30 و PD-L1 یا PD-L2. آنتی بادی های مونوکلونال می توانند به روش های مختلف با سرطان مبارزه کنند:
مستقیم
درگیر شدن سیستم ایمنی
MAB های درگیر کننده سیستم ایمنی با اتصال خود به سلول های لنفوم و جذب سایر سلول های سیستم ایمنی بدن به لنفوم کار می کنند. سپس این سلول های ایمنی می توانند مستقیماً به لنفوم حمله کنند.
نمونه هایی از MAB های درگیر کننده مستقیم و ایمنی که برای درمان لنفوم یا CLL استفاده می شوند عبارتند از ریتوکسیماب و اوبینوتوزوماب
مهارکننده های ایمن ایست بازرسی
مهارکننده های ایمن ایمن نوع جدیدی از آنتی بادی مونوکلونال هستند که مستقیماً سیستم ایمنی شما را هدف قرار می دهند.
برخی از سرطانها، از جمله برخی از سلولهای لنفوم، با رشد «پوینتهای بازرسی ایمنی» روی آنها سازگار میشوند. پست های بازرسی ایمنی راهی برای سلول های شما هستند تا خود را به عنوان یک "سلول خود" معمولی شناسایی کنند. این بدان معناست که سیستم ایمنی شما نقطه بازرسی ایمنی را می بیند و فکر می کند لنفوم یک سلول سالم است. بنابراین سیستم ایمنی شما به لنفوم حمله نمی کند، در عوض به آن اجازه رشد می دهد.
نمونه هایی از مهارکننده های ایست بازرسی ایمنی که برای درمان لنفوم استفاده می شوند عبارتند از pembrolizumab و نیولوماب.
مهارکننده های ایست بازرسی ایمنی به نقطه بازرسی ایمنی در سلول لنفوم شما متصل می شوند تا سیستم ایمنی شما نتواند ایست بازرسی را ببیند. سپس به سیستم ایمنی شما اجازه می دهد تا لنفوم را به عنوان سرطان تشخیص دهد و شروع به مبارزه با آن کند.
علاوه بر MAB بودن، بازدارندههای ایمونوتیک پوینت نوعی ایمونوتراپی نیز هستند، زیرا با هدف قرار دادن سیستم ایمنی بدن شما کار میکنند.
برخی از عوارض جانبی نادر ناشی از مهارکننده های ایست بازرسی ایمنی می تواند منجر به تغییرات دائمی مانند مشکلات تیروئید، دیابت نوع 2 یا مشکلات باروری شود. ممکن است لازم باشد این موارد با داروهای دیگر یا با پزشک متخصص متفاوت مدیریت شوند. در مورد خطرات درمان با پزشک خود صحبت کنید.
مهارکننده های سیتوکین
مهارکنندههای سیتوکین علاوه بر MAB بودن، نوعی ایمونوتراپی نیز هستند، زیرا با هدف قرار دادن سیستم ایمنی بدن شما کار میکنند.
برخی از عوارض جانبی نادر مهارکننده های سیتوکین می تواند منجر به تغییرات دائمی مانند مشکلات تیروئید، دیابت نوع 2 یا مشکلات باروری شود. ممکن است لازم باشد این موارد با داروهای دیگر یا با پزشک متخصص متفاوت مدیریت شوند. در مورد خطرات درمان با پزشک خود صحبت کنید.
آنتی بادی های مونوکلونال دو اختصاصی
متصل
اطلاعات بیشتر
عوارض جانبی آنتی بادی های مونوکلونال (MABs)
- تب، لرز یا لرز (سخت)
- درد و دردهای عضلانی
- اسهال
- راش روی پوست شما
- حالت تهوع و یا استفراغ
- فشار خون پایین (افت فشار خون)
- علائم آنفلوانزا
ایمونوتراپی اصطلاحی است که برای درمان هایی استفاده می شود که به جای لنفوم، سیستم ایمنی بدن شما را هدف قرار می دهد. آنها این کار را انجام می دهند تا چیزی را در مورد نحوه تشخیص و مبارزه سیستم ایمنی با لنفوم شما تغییر دهند.
انواع مختلف درمان را می توان ایمونوتراپی در نظر گرفت. برخی از MAB ها به نام مهارکننده های ایمونوتیک ایست یا مهارکننده های سیتوکین نوعی ایمونوتراپی هستند. اما درمان های دیگری مانند برخی از درمان های هدفمند یا درمان با سلول های T CAR نیز از انواع ایمونوتراپی هستند.
برخی از سلول های لنفوم با نشانگر خاصی روی سلول رشد می کنند که سلول های سالم شما فاقد آن هستند. درمانهای هدفمند، داروهایی هستند که فقط آن نشانگر خاص را تشخیص میدهند، بنابراین میتوانند تفاوت بین لنفوم و سلولهای سالم را تشخیص دهند.
سپس درمانهای هدفمند به نشانگر روی سلول لنفوم متصل میشوند و از دریافت هرگونه سیگنال برای رشد و گسترش آن جلوگیری میکنند. این باعث می شود لنفوم قادر به دریافت مواد مغذی و انرژی مورد نیاز برای رشد نباشد و در نتیجه سلول لنفوم می میرد.
با چسباندن فقط به نشانگرهای روی سلول های لنفوم، درمان هدفمند می تواند از آسیب رساندن به سلول های سالم شما جلوگیری کند. این منجر به عوارض جانبی کمتری نسبت به درمان های سیستمیک مانند شیمی درمانی می شود، که نمی تواند تفاوت بین لنفوم و سلول های سالم را تشخیص دهد.
عوارض جانبی درمان هدفمند
شما هنوز هم می توانید عوارض جانبی از درمان هدفمند دریافت کنید. برخی از آنها میتوانند مشابه عوارض جانبی سایر درمانهای ضد سرطان باشند، اما بهطور متفاوتی مدیریت میشوند. مطمئن شوید که با پزشک یا پرستار متخصص خود در مورد اینکه چه عوارض جانبی را باید در نظر بگیرید و در صورت بروز آنها چه کاری باید انجام دهید، صحبت کنید.
عوارض جانبی رایج درمان هدفمند می تواند شامل موارد زیر باشد:
- اسهال
- بدن درد و درد
- خونریزی و کبودی
- عفونت
- خستگی

بسیاری از درمانهای هدفمند، برخی از شیمیدرمانیها و ایمونوتراپیها از طریق دهان بهصورت قرص یا کپسول مصرف میشوند. درمانهای ضد سرطانی که از طریق دهان مصرف میشوند اغلب «درمانهای خوراکی» نیز نامیده میشوند. مهم است که بدانید آیا درمان خوراکی شما یک درمان هدفمند است یا یک شیمی درمانی. اگر مطمئن نیستید از پزشک یا پرستار خود بپرسید.
عوارض جانبی که باید به آنها توجه کنید و نحوه مدیریت آنها بسته به نوع درمان خوراکی شما متفاوت خواهد بود.
برخی از درمانهای خوراکی رایج که برای درمان لنفوم استفاده میشوند در زیر فهرست شدهاند.
درمان های خوراکی - شیمی درمانی
نام دارو | شایع ترین عوارض جانبی |
کلرامبوسیل | تعداد خون کم است عفونت حالت تهوع و استفراغ اسهال |
سیکلوفسفامید | تعداد خون کم است عفونت حالت تهوع و استفراغ از دست دادن اشتها |
اتوپوزید | حالت تهوع و استفراغ از دست دادن اشتها اسهال خستگی |
درمان خوراکی - هدفمند و ایمونوتراپی
نام دارو | هدفمند یا ایمونوتراپی | زیر انواع لنفوم / CLL مورد استفاده قرار می گیرد | عوارض جانبی اصلی |
آکلابروتینیب | هدفمند (مهارکننده BTK) | سردرد اسهال افزایش وزن | |
| زنوبروتینیب | هدفمند (مهارکننده BTK) | تعداد خون کم است جوش اسهال | |
ایبروتینیب | هدفمند (مهارکننده BTK) |
| مشکلات ریتم قلب مشکلات خونریزی عفونت های فشار خون بالا |
ایده آلیزیب | هدفمند (بازدارنده Pl3K) | اسهال مشکلات کبدی مشکلات ریوی عفونت | |
لنالیدومید | ایمن درمانی | در برخی استفاده می شود NHL ها | بثورات پوستی تهوع اسهال |
ونتوکلاکس | هدفمند (مهارکننده BCL2) | تهوع اسهال مشکلات خونریزی عفونت | |
Vorinostat | هدفمند (مهار کننده HDAC) | از دست دادن اشتها دهان خشک ریزش مو عفونت | |
سلول بنیادی چیست؟
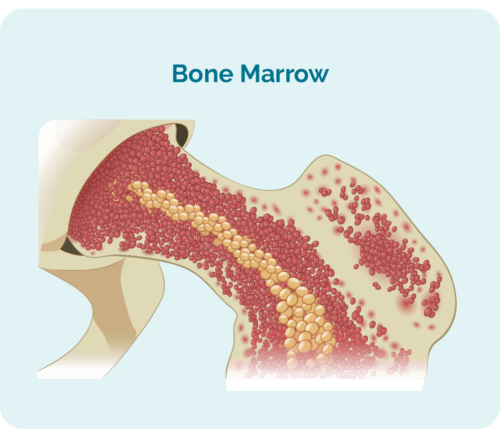
برای درک پیوند سلول های بنیادی یا مغز استخوان، باید بدانید که سلول بنیادی چیست.
سلول های بنیادی سلول های خونی بسیار نابالغی هستند که در مغز استخوان شما رشد می کنند. آنها خاص هستند زیرا توانایی تبدیل شدن به سلول های خونی مورد نیاز بدن شما را دارند، از جمله:
- گلبول های قرمز - که اکسیژن را در سراسر بدن شما حمل می کنند
- هر یک از گلبول های سفید شما از جمله لنفوسیت ها و نوتروفیل های شما که از شما در برابر بیماری و عفونت محافظت می کنند
- پلاکتها - که در صورت ضربه زدن یا آسیب رساندن به خون به لخته شدن خون شما کمک میکنند تا خونریزی یا کبودی بیش از حد نداشته باشید.
بدن ما هر روز میلیاردها سلول بنیادی جدید میسازد، زیرا سلولهای خونی ما برای همیشه ساخته نشدهاند. بنابراین هر روز بدن ما سخت کار می کند تا سلول های خونی خود را در تعداد مناسب نگه دارد.
پیوند سلول های بنیادی یا مغز استخوان چیست؟
پیوند سلول های بنیادی روشی است که ممکن است برای درمان لنفوم شما استفاده شود یا اگر احتمال عود لنفوم شما زیاد باشد (بازگشت) شما را برای مدت طولانی تری در حالت بهبودی نگه دارد. همچنین ممکن است در صورت عود لنفوم، پزشک پیوند سلول های بنیادی را برای شما توصیه کند.
پیوند سلول های بنیادی یک روش پیچیده و تهاجمی است که در مراحل مختلف انجام می شود. بیمارانی که تحت پیوند سلول های بنیادی قرار می گیرند ابتدا با شیمی درمانی به تنهایی یا همراه با رادیوتراپی آماده می شوند. شیمی درمانی مورد استفاده در پیوند سلول های بنیادی با دوزهای بالاتر از حد معمول انجام می شود. انتخاب شیمی درمانی انجام شده در این مرحله به نوع و هدف پیوند بستگی دارد. سه مکان وجود دارد که سلول های بنیادی برای پیوند را می توان از آنها جمع آوری کرد:
سلول های مغز استخوان: سلول های بنیادی مستقیماً از مغز استخوان جمع آوری می شوند و a نامیده می شوند پیوند مغز استخوان (BMT).
سلول های بنیادی محیطی: سلول های بنیادی از خون محیطی جمع آوری می شوند و به آن a می گویند پیوند سلول های بنیادی خون محیطی (PBSCT). این رایج ترین منبع سلول های بنیادی است که برای پیوند استفاده می شود.
خون بند ناف: سلول های بنیادی پس از تولد نوزاد از بند ناف جمع آوری می شوند. به این می گویند a پیوند خون بند ناف، جایی که این موارد بسیار کمتر از پیوندهای محیطی یا مغز استخوان است.
اطلاعات بیشتر در مورد پیوند سلول های بنیادی
برای اطلاعات بیشتر در مورد پیوند سلول های بنیادی به صفحات وب زیر مراجعه کنید.
پیوند سلول های بنیادی - یک مرور کلی
پیوند سلول های بنیادی اتولوگ - استفاده از سلول های بنیادی خودتان
پیوند سلول های بنیادی آلوژنیک – استفاده از سلول های بنیادی شخص دیگری (اهداکننده).
درمان با سلول T CAR یک درمان جدیدتر است که از سیستم ایمنی بدن شما برای مبارزه با لنفوم استفاده می کند و آن را تقویت می کند. این فقط برای افراد مبتلا به انواع خاصی از لنفوم در دسترس است از جمله:
- لنفوم سلول B اولیه مدیاستن (PMBCL)
- لنفوم سلول B بزرگ منتشر یا مقاوم به درمان (DLBCL)
- لنفوم فولیکولی تبدیل شده (FL)
- لنفوم لنفوبلاستیک حاد سلول B (B-ALL) برای افراد 25 ساله یا کمتر
همه افرادی که در استرالیا دارای زیرگروه واجد شرایط لنفوم هستند و معیارهای لازم را دارند می توانند درمان با سلول T CAR را دریافت کنند. با این حال، برای برخی از افراد، ممکن است برای دسترسی به این درمان نیاز به سفر و اقامت در یک شهر بزرگ یا ایالت دیگری داشته باشید. هزینه های این کار از طریق صندوق درمان تامین می شود، بنابراین برای دسترسی به این درمان نباید هزینه سفر یا اقامت خود را پرداخت کنید. هزینه های یک مراقب یا پشتیبان نیز پوشش داده می شود.
برای یافتن اطلاعاتی در مورد نحوه دسترسی به این درمان لطفاً از پزشک خود در مورد برنامه های حمایت از بیمار سؤال کنید. شما همچنین می توانید ما را ببینید صفحه وب CAR T-cell therapy در اینجا برای اطلاعات بیشتر در مورد درمان با سلول T CAR.
درمان با سلول T CAR کجا ارائه می شود؟
در استرالیا، درمان با سلول های T CAR در حال حاضر در مراکز زیر ارائه می شود:
- استرالیای غربی – بیمارستان فیونا استنلی.
- نیو ساوت ولز - شاهزاده سلطنتی آلفرد.
- نیو ساوت ولز - بیمارستان Westmead.
- ویکتوریا – مرکز سرطان پیتر مک کالوم.
- ویکتوریا – بیمارستان آلفرد.
- کوئینزلند - رویال بریزبن و بیمارستان زنان.
- استرالیای جنوبی - با ما همراه باشید.
همچنین کارآزماییهای بالینی وجود دارد که به دنبال درمان با سلولهای T CAR برای سایر زیرگروههای لنفوم هستند. اگر علاقه مند هستید، از پزشک خود در مورد آزمایشات بالینی که ممکن است واجد شرایط آن باشید، بپرسید.
برای اطلاعات در مورد درمان با سلول T CAR، اینجا کلیک کنید. این پیوند شما را به داستان کیم میبرد، جایی که او در مورد تجربهاش از گذراندن دورههای درمانی با سلولهای T CAR برای درمان لنفوم سلول B منتشر منتشر (DLBCL) صحبت میکند. پیوندهای بیشتر برای اطلاعات بیشتر در مورد درمان با سلول T CAR نیز ارائه شده است.
همچنین می توانید با کلیک بر روی دکمه "تماس با ما" در پایین این صفحه با ما در Lymphoma Australia تماس بگیرید.
برخی از لنفوم ها می توانند در اثر عفونت ایجاد شوند. در این موارد نادر، لنفوم را می توان با درمان عفونت درمان کرد.
برای برخی از انواع لنفوم، مانند لنفوم های MALT ناحیه حاشیه ای، رشد لنفوم متوقف می شود و در نهایت پس از از بین رفتن عفونت ها به طور طبیعی می میرد. این در MALT معده ناشی از عفونت هلیکوباکتر پیلوری یا برای MALTهای غیر معده که علت آن عفونت در داخل یا اطراف چشم است، رایج است.
ممکن است برای برداشتن کامل لنفوم از جراحی استفاده شود. این ممکن است در صورتی انجام شود که یک ناحیه محلی از لنفوم دارید که به راحتی قابل برداشتن باشد. همچنین در صورت ابتلا به لنفوم طحال ممکن است برای برداشتن کل طحال مورد نیاز باشد. به این جراحی اسپلنکتومی می گویند.
طحال شما عضو اصلی سیستم ایمنی و لنفاوی شماست. جایی است که بسیاری از لنفوسیتهای شما زندگی میکنند و سلولهای B آنتیبادی برای مبارزه با عفونت میسازند.
طحال شما همچنین به فیلتر کردن خون کمک می کند، گلبول های قرمز قدیمی را می شکند تا راه را برای سلول های جدید سلامت باز کند و گلبول های سفید و پلاکت ها را ذخیره می کند که به لخته شدن خون شما کمک می کند. اگر نیاز به طحال برداری دارید، پزشک در مورد اقدامات احتیاطی که ممکن است پس از جراحی لازم باشد با شما صحبت خواهد کرد.
کارآزماییهای بالینی راه مهمی برای یافتن درمانهای جدید یا ترکیبی از درمانها برای بهبود نتایج برای بیماران مبتلا به لنفوم یا CLL است. آنها همچنین می توانند به شما این فرصت را بدهند که انواع جدیدی از درمان را امتحان کنید که قبلاً برای نوع لنفوم شما تأیید نشده است.
برای کسب اطلاعات بیشتر در مورد آزمایشات بالینی، لطفاً از صفحه وب ما در اینجا دیدن کنید درک کارآزمایی های بالینی با کلیک کردن اینجا.
انجام درمان انتخاب شماست. هنگامی که تمام اطلاعات مرتبط را در اختیار داشتید و فرصت پرسیدن سؤالات را داشتید، نحوه ادامه کار به شما بستگی دارد.
در حالی که اکثر مردم درمان را انتخاب می کنند، برخی ممکن است تصمیم بگیرند که درمان نشوند. هنوز مراقبتهای حمایتی زیادی وجود دارد که میتوانید به آنها دسترسی داشته باشید تا به شما کمک کند تا زمانی که ممکن است خوب زندگی کنید و امور خود را سازماندهی کنید.
تیمهای مراقبت تسکینی و مددکاران اجتماعی یک پشتیبانی عالی برای کمک به سازماندهی امور در زمانی که برای پایان زندگی آماده میشوید، یا برای مدیریت علائم هستند.
در مورد ارجاع به این تیم ها با پزشک خود صحبت کنید.
عوارض جانبی درمان
برای اطلاع از عوارض جانبی خاص درمان لنفوم/CLL و نحوه مدیریت آنها، لطفاً روی لینک زیر کلیک کنید.
رابطه جنسی و صمیمیت جنسی در طول درمان لنفوم
 زندگی جنسی سالم و صمیمیت جنسی، بخش طبیعی و مهم انسان بودن است. بنابراین مهم است که در مورد اینکه چگونه درمان شما ممکن است بر جنسیت شما تأثیر بگذارد صحبت کنید.
زندگی جنسی سالم و صمیمیت جنسی، بخش طبیعی و مهم انسان بودن است. بنابراین مهم است که در مورد اینکه چگونه درمان شما ممکن است بر جنسیت شما تأثیر بگذارد صحبت کنید.
بسیاری از ما با این فکر بزرگ شدهایم که صحبت کردن در مورد رابطه جنسی خوب نیست. اما در واقع این یک چیز بسیار طبیعی است و صحبت کردن در مورد آن به ویژه زمانی که شما مبتلا به لنفوم هستید و در حال شروع درمان هستید بسیار مهم است.
پزشکان و پرستاران شما منبع بزرگی از اطلاعات هستند و اگر از آنها در مورد نگرانی های مربوط به رابطه جنسی بپرسید، در مورد شما متفاوت فکر نمی کنند یا رفتار متفاوتی با شما نخواهند داشت. در مورد هر چیزی که نیاز دارید بپرسید.
شما همچنین می توانید با ما در Lymphoma Australia تماس بگیرید، فقط کافی است روی دکمه تماس با ما در پایین این صفحه برای جزئیات ما کلیک کنید.
آیا می توانم در حین درمان لنفوم رابطه جنسی داشته باشم؟
بله! اما برخی از اقدامات احتیاطی وجود دارد که باید رعایت کنید.
ابتلا به لنفوم و درمان های آن می تواند باعث احساس خستگی شدید و کمبود انرژی شود. در برخی موارد حتی ممکن است تمایلی به رابطه جنسی نداشته باشید و این مشکلی ندارد. اینکه بخواهید فقط در آغوش بگیرید یا تماس فیزیکی داشته باشید بدون رابطه جنسی مشکلی ندارد و تمایل به رابطه جنسی نیز مشکلی ندارد. هنگامی که رابطه جنسی را انتخاب می کنید، ممکن است استفاده از روان کننده کمک کند زیرا برخی از درمان ها می توانند باعث خشکی واژن یا اختلال نعوظ شوند.
صمیمیت نیازی به رابطه جنسی ندارد، اما هنوز هم می تواند شادی و راحتی زیادی را به همراه داشته باشد. اما اگر خسته هستید و نمی خواهید به شما دست بزنند، این نیز بسیار طبیعی است. در مورد نیازهای خود با شریک زندگی خود صادق باشید.
ارتباط باز و محترمانه با شریک زندگی تان برای اطمینان از ایمن نگه داشتن شما و محافظت از رابطه تان بسیار مهم است.
خطر عفونت و خونریزی
لنفوم یا درمان های آن می تواند احتمال ابتلا به عفونت یا خونریزی و کبودی را افزایش دهد. این باید در رابطه جنسی در نظر گرفته شود. به همین دلیل، و پتانسیل احساس خستگی آسان، ممکن است لازم باشد سبکها و موقعیتهای مختلف برای رابطه جنسی را بررسی کنید.
استفاده از روغن کاری می تواند به جلوگیری از ریزش اشک که اغلب در حین رابطه جنسی اتفاق می افتد کمک کند و می تواند به جلوگیری از عفونت و خونریزی کمک کند.
اگر قبلاً دارای عفونت های مقاربتی مانند تبخال یا زگیل تناسلی بوده اید، ممکن است شعله ور شوید. پزشک شما ممکن است بتواند داروهای ضد ویروسی را در طول درمان برای شما تجویز کند تا از شدت شعله ور شدن پیشگیری یا کاهش دهد. اگر در گذشته عفونت مقاربتی داشته اید، با پزشک یا پرستار خود صحبت کنید.
اگر شما یا شریک زندگیتان تا به حال به یک بیماری مقاربتی مبتلا بوده اید یا مطمئن نیستید، برای جلوگیری از عفونت، از محافظ مانع مانند بند دندان یا کاندوم همراه با اسپرم کش استفاده کنید.

آیا شریک زندگی من نیاز به محافظت دارد؟
برخی از داروهای ضد سرطان را می توان در تمام مایعات بدن از جمله مایع منی و ترشحات واژن یافت. به همین دلیل، استفاده از محافظ های مانع مانند سدهای دندانی یا کاندوم و اسپرم کش بسیار مهم است. رابطه جنسی محافظت نشده در طول 7 روز اول پس از درمان ضد سرطان ممکن است به شریک زندگی شما آسیب برساند. محافظ مانع از شریک زندگی شما محافظت می کند.
آیا می توانم در طول درمان باردار شوم (یا شخص دیگری را باردار کنم؟
باردار شدن در طول درمان نیز بر گزینه های درمانی شما تأثیر می گذارد و ممکن است منجر به تأخیر در درمان مورد نیاز برای کنترل لنفوم شود.
اطلاعات بیشتر
برای اطلاعات بیشتر، با تیم درمان خود در بیمارستان یا کلینیک خود صحبت کنید یا با پزشک محلی خود (GP) صحبت کنید. برخی از بیمارستان ها پرستارانی دارند که در زمینه تغییرات جنسی در طول درمان سرطان تخصص دارند. شما از پزشک یا پرستار خود میپرسید که آیا میتوان به کسی ارجاع داد که درک و تجربه کمک به بیماران با این تغییرات را دارد یا خیر.
همچنین می توانید برای دانلود برگه اطلاعات ما روی دکمه زیر کلیک کنید.
بارداری در طول درمان لنفوم

اگرچه ما در مورد باردار نشدن یا باردار شدن شخص دیگری در طول درمان صحبت کردهایم، اما برای برخی افراد، تشخیص لنفوم پس از بارداری اتفاق میافتد. در موارد دیگر، بارداری ممکن است به عنوان یک غافلگیر کننده در طول درمان اتفاق بیفتد.
مهم است که با تیم درمان خود در مورد گزینه هایی که دارید صحبت کنید.
درمان های حمایتی - فرآورده های خونی، فاکتورهای رشد، استروئیدها، مدیریت درد، درمان مکمل و جایگزین
درمان های حمایتی برای درمان لنفوم شما استفاده نمی شود، بلکه کیفیت زندگی شما را در حین درمان لنفوم یا CLL بهبود می بخشد. بیشتر کمک به کاهش عوارض جانبی، بهبود علائم یا حمایت از سیستم ایمنی و بازیابی شمارش خون شما خواهد بود.
برای مطالعه در مورد برخی از درمان های حمایتی که ممکن است به شما پیشنهاد شود، روی عناوین زیر کلیک کنید.
لنفوم و CLL و همچنین درمان آنها می تواند باعث کاهش تعداد سلول های خونی سالم شود. بدن شما اغلب میتواند با سطوح پایینتر سازگار شود، اما در برخی موارد، ممکن است علائمی را تجربه کنید. در موارد نادر این علائم می تواند تهدید کننده زندگی باشد.
انتقال خون می تواند با تزریق سلول های مورد نیاز به افزایش شمارش خون شما کمک کند. اینها می تواند شامل انتقال گلبول قرمز، انتقال پلاکت یا جایگزینی پلاسما باشد. پلاسما قسمت مایع خون شما است و حامل آنتی بادی ها و سایر فاکتورهای انعقادی است که به اطمینان از لخته شدن خون شما کمک می کند.
استرالیا یکی از امن ترین ذخایر خون در جهان را دارد. خون اهداکننده با خون خود شما آزمایش می شود تا از سازگاری آنها اطمینان حاصل شود. سپس خون اهداکننده برای ویروس های منتقله از خون از جمله HIV، هپاتیت B، هپاتیت C و ویروس T-lymphotropic انسانی آزمایش می شود. این اطمینان می دهد که شما در معرض خطر ابتلا به این ویروس ها از طریق تزریق خون خود نباشید.
انتقال گلبول قرمز
 گلبول های قرمز یک پروتئین ویژه به نام هموگلوبین (هی-مو-گلوبین) روی خود دارند. هموگلوبین چیزی است که به خون ما رنگ قرمز می دهد و مسئول حمل اکسیژن در اطراف بدن ما است.
گلبول های قرمز یک پروتئین ویژه به نام هموگلوبین (هی-مو-گلوبین) روی خود دارند. هموگلوبین چیزی است که به خون ما رنگ قرمز می دهد و مسئول حمل اکسیژن در اطراف بدن ما است.پلاکت ها
پلاکت ها رنگ مایل به زردی دارند و می توان آنها را تزریق کرد - به شما برای افزایش سطح پلاکت در رگ خود داده می شود.
Intragam (IVIG)
 Intragam تزریقی از ایمونوگلوبولین ها است - در غیر این صورت به عنوان آنتی بادی شناخته می شود.
Intragam تزریقی از ایمونوگلوبولین ها است - در غیر این صورت به عنوان آنتی بادی شناخته می شود.
لنفوسیت های سلول B شما به طور طبیعی آنتی بادی برای مبارزه با عفونت و بیماری می سازند. اما زمانی که به لنفوم مبتلا هستید، سلول های B شما ممکن است نتوانند آنتی بادی کافی برای حفظ سلامتی شما بسازند.
اگر به عفونتها ادامه میدهید یا در خلاص شدن از شر عفونتها مشکل دارید، پزشک ممکن است اینتراگام را برای شما پیشنهاد کند.
فاکتورهای رشد داروهایی هستند که برای کمک به رشد سریعتر برخی از سلولهای خونی استفاده میشوند. معمولاً برای تحریک مغز استخوان شما برای تولید گلبول های سفید بیشتر استفاده می شود تا از شما در برابر عفونت محافظت کند.
ممکن است آنها را به عنوان بخشی از پروتکل شیمی درمانی خود داشته باشید، اگر احتمال دارد که برای ساخت سلول های جدید به حمایت بیشتری نیاز داشته باشید. همچنین اگر در حال انجام پیوند سلول های بنیادی هستید، ممکن است آنها را انجام دهید تا بدن شما تعداد زیادی سلول بنیادی را جمع آوری کند.
در برخی موارد ممکن است از فاکتورهای رشد برای تحریک مغز استخوان برای تولید گلبول های قرمز بیشتر استفاده شود، اگرچه این امر برای افراد مبتلا به لنفوم رایج نیست.
انواع فاکتورهای رشد
فاکتور تحریک کننده کلونی گرانولوسیت (G-CSF)
فاکتور تحریک کننده کلونی گرانولوسیت (G-CSF) یک فاکتور رشد رایج برای افراد مبتلا به لنفوم است. G-CSF یک هورمون طبیعی است که بدن ما تولید می کند، اما می تواند به عنوان دارو نیز ساخته شود. برخی از داروهای G-CSF کوتاه اثر هستند در حالی که برخی دیگر طولانی اثر هستند. انواع مختلف G-CSF عبارتند از:
- Lenograstim (Granocyte®)
- Filgrastim (Neupogen®)
- Lipegfilgrastim (Lonquex®)
- فیلگراستیم پگیله شده (Neulasta®)
عوارض جانبی تزریق G-CSF
از آنجایی که G-CSF مغز استخوان شما را تحریک می کند تا گلبول های سفید خون را سریعتر از حد معمول تولید کند، می توانید عوارض جانبی داشته باشید. برخی از عوارض جانبی می تواند شامل موارد زیر باشد:
- Febbre
- خستگی
- ریزش مو
- اسهال
- سرگیجه
- جوش
- سردرد
- درد استخوان.
توجه داشته باشید: برخی از بیماران ممکن است از درد شدید استخوان، به ویژه در ناحیه کمر رنج ببرند. این به این دلیل است که تزریق G-CSF باعث افزایش سریع نوتروفیل ها (گلبول های سفید خون) می شود و در نتیجه باعث التهاب در مغز استخوان می شود. مغز استخوان عمدتاً در ناحیه لگن (لگن/کمر) شما قرار دارد، اما در تمام استخوانهای شما وجود دارد.
این درد معمولاً نشان می دهد که گلبول های سفید خون شما در حال بازگشت هستند.
افراد جوان گاهی اوقات درد بیشتری دارند زیرا مغز استخوان در دوران جوانی هنوز کاملاً متراکم است. افراد مسن تر مغز استخوان کمتری دارند، بنابراین فضای بیشتری برای رشد سلول های سفید بدون ایجاد تورم وجود دارد. این معمولاً باعث درد کمتر می شود - اما نه همیشه. مواردی که می تواند به کاهش ناراحتی کمک کند:
- پاراستامول
- بسته های حرارتی
- لوراتادین: یک آنتی هیستامین بدون نسخه که پاسخ التهابی را کاهش می دهد
- اگر موارد فوق کمک نکرد، برای دریافت مسکن قویتر با تیم پزشکی تماس بگیرید.
عوارض جانبی نادرتر
در موارد بسیار نادر ممکن است طحال شما متورم شود (بزرگ شده)، کلیه های شما ممکن است آسیب ببینند.
اگر هنگام داشتن G-CSF هر یک از علائم زیر را تجربه کردید، فوراً برای مشاوره با پزشک خود تماس بگیرید.
- احساس پری یا ناراحتی در سمت چپ شکم، درست زیر دنده ها
- درد در سمت چپ شکم
- درد در نوک شانه چپ
- مشکل در دفع ادرار (شیره)، یا دفع کمتر از حد طبیعی
- تغییر رنگ ادرار به رنگ قرمز یا قهوه ای تیره
- تورم در پاها یا پاهای شما
- مشکل تنفس
اریتروپویتین
اریتروپویتین (EPO) یک فاکتور رشد است که رشد گلبول های قرمز را تحریک می کند. معمولاً استفاده نمی شود زیرا گلبول های قرمز پایین معمولاً با انتقال خون کنترل می شوند.
اگر به دلایل پزشکی، معنوی یا دلایل دیگر قادر به انتقال خون نیستید، ممکن است اریتروپویتین به شما پیشنهاد شود.
استروئیدها نوعی هورمون هستند که بدن ما به طور طبیعی آن را می سازد. با این حال، آنها همچنین می توانند در آزمایشگاه به عنوان دارو ساخته شوند. رایج ترین انواع استروئیدهایی که در درمان افراد مبتلا به لنفوم استفاده می شوند، نوعی به نام کورتیکواستروئیدها هستند. این شامل داروها می شود پردنیزولون, متیل پردنیزولون و دگزامنتازون اینها با انواع استروئیدهایی که افراد برای ساخت عضله بدن استفاده می کنند متفاوت است.
چرا از استروئیدها در لنفوم استفاده می شود؟
استروئیدها در کنار شیمی درمانی شما استفاده می شوند و فقط باید کوتاه مدت باشد همانطور که توسط هماتولوژیست یا انکولوژیست شما تجویز شده است. استروئیدها به دلایل مختلفی در درمان لنفوم استفاده می شوند.
این موارد می تواند شامل موارد زیر باشد:
- درمان خود لنفوم
- کمک به درمان های دیگر مانند شیمی درمانی برای عملکرد بهتر.
- کاهش واکنش های آلرژیک به سایر داروها.
- بهبود عوارض جانبی مانند خستگی، حالت تهوع و کم اشتهایی.
- کاهش تورم که ممکن است برای شما مشکل ایجاد کند. به عنوان مثال اگر فشردگی نخاع دارید.
عوارض جانبی استروئیدها
استروئیدها می توانند چندین عارضه جانبی ناخواسته ایجاد کنند. در اغلب موارد اینها کوتاه مدت هستند و چند روز پس از قطع مصرف آنها بهبود می یابند.
عوارض جانبی رایج عبارتند از:
- گرفتگی معده یا تغییر در روال توالت شما
- افزایش اشتها و افزایش وزن
- فشار خون بالاتر از حد طبیعی
- پوکی استخوان (استخوان های ضعیف)
- نگهداری مایعات
- افزایش خطر ابتلا به عفونت
- نوسانات خلقی
- مشکل در خواب (بی خوابی)
- ضعف عضلانی
- سطح قند خون بالاتر (یا دیابت نوع 2). این می تواند منجر به شما شود
- احساس تشنگی
- نیاز به دفع بیشتر ادرار (شیره)
- داشتن گلوکز خون بالا
- داشتن سطوح بالای قند در ادرار
در برخی موارد، اگر سطح قند خون شما بیش از حد بالا باشد، ممکن است نیاز به درمان با انسولین برای مدت کوتاهی داشته باشید، تا زمانی که استروئیدها از بین بروند.
خلق و خو و رفتار تغییر می کند
استروئیدها می توانند بر خلق و خو و رفتار تأثیر بگذارند. آنها می توانند باعث شوند:
- احساس اضطراب یا بی قراری
- نوسانات خلقی (حالتی که بالا و پایین می شود)
- خلق و خوی ضعیف یا افسردگی
- احساس تمایل به صدمه زدن به خود یا دیگران
تغییر در خلق و خو و رفتار می تواند برای فردی که استروئید مصرف می کند و عزیزانش بسیار ترسناک باشد.
اگر هنگام مصرف استروئیدها متوجه تغییراتی در خلق و خوی خود یا نزدیکانتان شدید، فوراً با پزشک خود صحبت کنید. گاهی اوقات تغییر دوز، یا تغییر به یک استروئید دیگر می تواند تفاوت را ایجاد کند تا به شما کمک کند احساس بهتری داشته باشید. اگر تغییراتی در خلق و خو یا رفتار شما ایجاد شد به پزشک یا پرستار بگویید. اگر عوارض جانبی باعث ایجاد مشکل شود، ممکن است تغییراتی در درمان ایجاد شود.
نکاتی در مورد مصرف استروئیدها
اگرچه ما نمیتوانیم جلوی عوارض جانبی ناخواسته استروئیدها را بگیریم، کارهایی وجود دارد که میتوانید انجام دهید تا میزان بدی عوارض جانبی برای شما را به حداقل برسانید. در زیر چند نکته وجود دارد که ممکن است بخواهید امتحان کنید.
- آنها را صبح مصرف کنید. این به انرژی در طول روز کمک می کند و امیدوارم در شب از بین برود تا بتوانید بهتر بخوابید.
- برای محافظت از معده و کاهش گرفتگی و احساس تهوع، آنها را با شیر یا غذا مصرف کنید
- مصرف استروئیدها را به طور ناگهانی و بدون توصیه پزشک خود متوقف نکنید - این می تواند باعث ترک و بسیار ناخوشایند شود. برخی از دوزهای بالاتر ممکن است نیاز به قطع تدریجی با دوزهای کمتر در روز داشته باشند.
چه موقع با پزشک خود تماس بگیرید
در برخی موارد ممکن است لازم باشد قبل از قرار ملاقات بعدی با پزشک خود تماس بگیرید. اگر هر یک از موارد زیر هنگام مصرف استروئیدها رخ داد، لطفاً در اسرع وقت به پزشک خود اطلاع دهید.
- علائم احتباس مایعات مانند تنگی نفس، مشکل در تنفس، تورم پاها یا پایین ساق پا، یا افزایش وزن سریع.
- تغییر در خلق و خو یا رفتار شما
- علائم عفونت مانند درجه حرارت بالا، سرفه، تورم یا هرگونه التهاب.
- اگر عوارض جانبی دیگری دارید که شما را آزار می دهد.
برخی از داروها با استروئیدها تداخل دارند که می تواند باعث شود یکی یا هر دوی آنها آنطور که باید عمل نکنند. با پزشک یا داروساز خود در مورد تمام داروها و مکمل هایی که مصرف می کنید صحبت کنید تا مطمئن شوند که هیچ کدام تداخل خطرناکی با استروئیدهای شما ندارند.
اگر برای شما استروئید تجویز شده است، قبل از این با پزشک یا داروساز خود صحبت کنید:
- داشتن هر گونه واکسن زنده (از جمله واکسن های آبله مرغان، سرخک، اوریون و سرخجه، فلج اطفال، زونا، سل)
- مصرف مکمل های گیاهی یا داروهای بدون نسخه
- بارداری یا شیردهی
- اگر شرایطی دارید که بر سیستم ایمنی شما تأثیر می گذارد (به غیر از لنفوم).
خطر عفونت
در حین مصرف استروئیدها در معرض خطر ابتلا به عفونت خواهید بود. از افرادی که هر نوع علائم عفونی یا بیماری دارند دوری کنید.
این شامل افراد مبتلا به آبله مرغان، زونا، علائم سرماخوردگی و آنفولانزا (یا کووید)، پنومونی پنوموسیستیس جیرووسی (PJP) می شود. حتی اگر در گذشته این عفونت ها را داشته اید، به دلیل لنفوم و استفاده از استروئیدها، همچنان در معرض خطر بیشتری خواهید بود.
هنگام حضور در جمع، بهداشت دست و فاصله اجتماعی را رعایت کنید.
 لنفوم یا درمان شما ممکن است باعث درد و درد در سراسر بدن شما شود. برای برخی افراد، درد ممکن است کاملاً شدید باشد و برای بهبود آن نیاز به حمایت پزشکی داشته باشد. انواع مختلفی از تسکین درد وجود دارد که به شما کمک می کند تا درد خود را کنترل کنید و در صورت مدیریت مناسب، درد را کاهش دهید رهبری نخواهد کرد به اعتیاد به داروهای مسکن
لنفوم یا درمان شما ممکن است باعث درد و درد در سراسر بدن شما شود. برای برخی افراد، درد ممکن است کاملاً شدید باشد و برای بهبود آن نیاز به حمایت پزشکی داشته باشد. انواع مختلفی از تسکین درد وجود دارد که به شما کمک می کند تا درد خود را کنترل کنید و در صورت مدیریت مناسب، درد را کاهش دهید رهبری نخواهد کرد به اعتیاد به داروهای مسکن
مدیریت علائم با مراقبت تسکینی - آنها فقط برای مراقبت پایان زندگی نیستند
اگر کنترل درد شما دشوار است، ممکن است از دیدن تیم مراقبت تسکینی بهره مند شوید. بسیاری از مردم نگران دیدن تیم مراقبت تسکینی هستند زیرا آنها را تنها بخشی از مراقبت های پایان زندگی می دانند. اما، مراقبت پایان زندگی تنها بخشی از کاری است که تیم مراقبت تسکینی انجام می دهد.
تیمهای مراقبت تسکینی در مدیریت سخت علائم متخصص هستند مانند درد، تهوع و استفراغ و از دست دادن اشتها. آنها همچنین می توانند طیف وسیع تری از داروهای مسکن را نسبت به هماتولوژیست یا انکولوژیست معالج شما تجویز کنند. بنابراین اگر درد بر کیفیت زندگی شما تأثیر می گذارد و به نظر می رسد هیچ چیز مؤثر نیست، می تواند ارزشمند باشد که از پزشک خود برای ارجاع به مراقبت های تسکینی برای مدیریت علائم بخواهید.
درمان های مکمل و جایگزین رایج تر می شوند. آنها می توانند شامل موارد زیر باشند:
درمان های تکمیلی | درمان های جایگزین |
ماساژ طب سوزنی رفلکسولوژی مراقبه و ذهن آگاهی تای چی و چی گونگ هنر درمانی موزیک درمانی آروماتراپی مشاوره و روانشناسی | ناتوروپاتی تزریق ویتامین علاج بمثل داروی گیاهی چینی سم زدایی آیورودا بیو الکترومغناطیسی رژیم های غذایی بسیار محدود (مانند کتوژنیک، بدون شکر، وگان) |
درمان مکمل
هدف از درمان های مکمل این است که در کنار درمان سنتی شما کار کنند. قرار نیست که جایگزین درمان های توصیه شده توسط پزشک متخصص شما شود. آنها برای درمان لنفوم یا CLL شما استفاده نمی شوند، بلکه با کاهش شدت یا زمان عوارض جانبی به بهبود کیفیت زندگی شما کمک می کنند. آنها می توانند به کاهش استرس و اضطراب کمک کنند یا به شما کمک کنند تا با استرس های اضافی در زندگی خود کنار بیایید در حالی که با لنفوم / CLL و درمان های آن زندگی می کنید.
قبل از شروع هر گونه درمان مکمل، با پزشک یا پرستار متخصص خود صحبت کنید. برخی از درمانهای مکمل ممکن است در طول درمان بیخطر نباشند، یا ممکن است باید منتظر بمانند تا سلولهای خونی شما در سطح طبیعی قرار گیرند. یک مثال از این موضوع این است که اگر پلاکت های شما کم است، ماساژ یا طب سوزنی ممکن است خطر خونریزی و کبودی را افزایش دهد.
درمان های جایگزین
درمان های جایگزین با درمان های مکمل متفاوت است زیرا هدف درمان های جایگزین جایگزینی درمان های سنتی است. افرادی که ترجیح میدهند درمان فعال با شیمیدرمانی، رادیوتراپی یا سایر درمانهای سنتی را نداشته باشند، ممکن است نوعی درمان جایگزین را انتخاب کنند.
بسیاری از درمان های جایگزین از نظر علمی آزمایش نشده اند. مهم است که از پزشک خود بپرسید که آیا در حال بررسی درمان های جایگزین هستید یا خیر. آنها می توانند اطلاعاتی در مورد مزایای درمان های سنتی و مقایسه این روش ها با درمان های جایگزین به شما ارائه دهند. اگر پزشک شما مطمئن نیست که در مورد درمان های جایگزین با شما صحبت کند، از او بخواهید که شما را به فردی معرفی کند که تجربه بیشتری در مورد گزینه های جایگزین دارد.
سوالاتی که می توانید از پزشک خود بپرسید
1) چه تجربه ای از درمان های مکمل یا جایگزین دارید؟
2) آخرین تحقیقات در مورد (به هر درمانی که علاقه دارید) چیست؟
3) من به دنبال (نوع درمان)، چه چیزی می توانید در مورد آن به من بگویید؟
4) آیا شخص دیگری وجود دارد که بخواهید درباره این درمان ها با او صحبت کنم؟
5) آیا تداخلاتی با درمان من وجود دارد که باید از آن آگاه باشم؟
مسئولیت درمان خود را بر عهده بگیرید
شما مجبور نیستید درمان هایی را که به شما پیشنهاد می شود بپذیرید و حق دارید در مورد گزینه های مختلف سوال کنید.
اغلب پزشک شما درمان های استانداردی را که برای انواع لنفوم شما تایید شده است به شما پیشنهاد می دهد. اما گاهی اوقات داروهای دیگری وجود دارد که ممکن است برای شما موثر باشد که ممکن است در فهرست سازمان کالاهای درمانی (TGA) یا طرح مزایای دارویی (PBS) ذکر نشده باشد.
فیلم را ببینید مسئولیت را بر عهده بگیرید: دسترسی جایگزین به داروهایی که در PBS ذکر نشده است برای اطلاعات بیشتر.
پایان دادن به درمان لنفوم می تواند باعث ایجاد احساسات متفاوت شود. ممکن است احساس هیجان، آسودگی خاطر داشته باشید و بخواهید جشن بگیرید، یا ممکن است نگران اتفاقات بعدی باشید. همچنین نگرانی در مورد بازگشت لنفوم کاملاً طبیعی است.
زندگی مدتی طول می کشد تا به حالت عادی برگردد. ممکن است همچنان برخی از عوارض جانبی درمان خود را داشته باشید، یا عوارض جدید ممکن است تنها پس از پایان درمان شروع شوند. اما شما تنها نخواهید بود. لنفوم استرالیا حتی پس از پایان درمان برای شما آماده است. شما می توانید با کلیک بر روی دکمه "تماس با ما" در پایین این صفحه با ما تماس بگیرید.
همچنین به طور منظم به پزشک متخصص خود مراجعه خواهید کرد. آنها همچنان می خواهند شما را ببینند و آزمایش خون و اسکن انجام دهند تا مطمئن شوند که خوب هستید. این آزمایشهای منظم همچنین مطمئن میشوند که علائم عود لنفوم شما زود تشخیص داده میشود.
بازگشت به حالت عادی یا یافتن حالت عادی جدید
بسیاری از مردم متوجه می شوند که پس از تشخیص یا درمان سرطان، اهداف و اولویت های آنها در زندگی تغییر می کند. دانستن اینکه "عادی جدید" شما چیست می تواند زمان بر باشد و خسته کننده باشد. انتظارات خانواده و دوستان شما ممکن است متفاوت از انتظارات شما باشد. ممکن است احساس انزوا، خستگی و یا هر تعداد از احساسات مختلف داشته باشید که می تواند هر روز تغییر کند.
اهداف اصلی پس از درمان لنفوم یا درمان CLL، بازگشت به زندگی است و:
- تا حد امکان در کار، خانواده و سایر نقش های زندگی خود فعال باشید
- کاهش عوارض و علائم سرطان و درمان آن
- هر گونه عوارض جانبی دیررس را شناسایی و مدیریت کنید
- کمک می کند تا حد امکان مستقل باشید
- کیفیت زندگی خود را بهبود بخشید و سلامت روان خود را حفظ کنید.
انواع مختلف توانبخشی سرطان نیز ممکن است برای شما جالب باشد. توانبخشی سرطان می تواند شامل طیف گسترده ای از خدمات مانند:
- فیزیوتراپی، مدیریت درد
- برنامه ریزی تغذیه و ورزش
- مشاوره عاطفی، شغلی و مالی
متأسفانه، در برخی موارد درمان آنطور که ما امیدواریم جواب نمی دهد. در موارد دیگر، ممکن است تصمیمی آگاهانه بگیرید که درمان بیشتری نداشته باشید و روزهای خود را بدون دردسر قرار ملاقات و درمان بگذرانید. در هر صورت، مهم است که بفهمید چه انتظاری دارید و با نزدیک شدن به پایان زندگی خود آماده باشید.
پشتیبانی برای شما و عزیزانتان وجود دارد. با تیم درمان خود در مورد حمایت هایی که در منطقه محلی شما در دسترس است صحبت کنید.
برخی از مواردی که ممکن است بخواهید در مورد آنها سؤال کنید عبارتند از:
- در صورت شروع علائم، یا بدتر شدن علائم و نیاز به کمک با چه کسی تماس بگیرم؟
- اگر برای مراقبت از خودم در خانه مشکل دارم با چه کسی تماس بگیرم؟
- آیا پزشک محلی من (GP) خدماتی مانند ویزیت در منزل یا بهداشت از راه دور ارائه می دهد؟
- چگونه مطمئن شوم که در پایان عمرم به انتخاب هایم احترام گذاشته می شود؟
- چه پشتیبانی پایان زندگی برای من در دسترس است؟
با کلیک بر روی لینک های زیر می توانید اطلاعات بیشتری در مورد برنامه ریزی برای مراقبت های پایان عمر پیدا کنید.
برنامه ریزی مراقبت از پایان زندگی
منابع دیگر برای شما
صفحه وب پشتیبانی لنفوم استرالیا برای شما - با لینک های بیشتر
سالن غذاخوری – برای کودکان و نوجوانان مبتلا به سرطان یا کسانی که والدینشان سرطان دارند.
خدمه ام را جمع کن - برای کمک به شما و عزیزان برای هماهنگ کردن کمک های اضافی که ممکن است نیاز داشته باشید.
برنامه های دیگر برای مدیریت نیازهای پشتیبانی با خانواده و دوستان:
پروتکل های درمان لنفوم eviQ - از جمله داروها و عوارض جانبی.
منابع سرطان به زبان های دیگر - توسط دولت ویکتوریا